Genel Cerrahi bölümü, hastalıklarınızın öncelikle ayrıntılı muayene sonrası ilaç ve gerektiğinde ameliyat ile tedavi edildiği girişimsel branştır.
Hastanemiz bünyesinde laparoskopik, yani küçük deliklerden kapalı olarak uygulanan safra kesesi ameliyatları da yapılmaktadır. Bayanların çağımızın en önemli hastalıklarından birisi olan meme kanserinden korunmaları amaçlı olarak yıllık meme muayenesi, mamografi kontrol ve takipleri de yapılmaktadır. Makat hastalıkları başlığı altında gruplayabileceğimiz anal fissür ( çatlak ), hemoroid ( basur ) , anal fistül ( makatta abse ve akıntı ), kondilom ( siğiller ) rahatsızlıkları bayan genel cerrahi hekimimiz tarafından her gün mesai saatleri içerisinde muayene ve tedavi edilmektedir.
Genel Cerrahi Bölümü tarafından muayene, tetkik ve tedavi olabileceğiniz hastalıklar:
Kalın bağırsağımızın ince bağırsağımıza bağlandığı bölgede yani karnımızın sağ alt kısmında yer alan ince, ucu kapalı bir tüp şeklindeki organa appendiks adı verilir. Bu organımızın iltihaplanmasına ise apandisit adı verilir. Apandisitin en sık nedeni: bu borucuğun bağırsağa birleştiği ağzının katı dışkı veya sindirilmeyen çekirdek gibi besin artıkları tarafından tıkanmasıdır. Tıkanma sonrası yavaş yavaş iltihaplanma başlar. Ömrümüz boyunca apandisit olma ihtimalimiz çeşitli çalışmalara göre % 6- % 20 arasında değişmektedir. Apandisit en sık 10-12 yaşlar arasında görülür. Bu nedenle karın ağrısından şikayetçi çocuklarımızın mutlaka bir hekime görünmeleri gereklidir. Apandisit en sıklıkla ise doğumdan sonraki ilk 1 ay içerisinde görülür. Apandisit düşündürecek pek çok belirti ve bulgu vardır.
Apandisitin Belirtileri
Göbek çevresinde başlayıp zamanla sağ alt karnımıza yayılan ağrılar, iştahsızlık, bulantı ve/veya kusma, ateş gibi belirti ve bulgulardır. Ancak her hastada bütün belirtileri göremeyebiliriz. Apandisitte en önemli nokta ‘şüphe’dir.
Apandisitin Tedavisi
Hasta görüldüğünde öncelikle hikayesi sorgulanır. Ardından karın muayenesi yapılır. Kesin tanıya ulaşmak için kan testleri ve karın ultrason filmleri çok yardımcıdır. Bazen karın ultrasonları gaz veya barsakların bu küçük organın önüne geçmesinden dolayı apandisiti gösteremeyebilir. Bu durumlarda emin olmak için karın tomografilerine ihtiyaç duyulabilir. Gebelerde apandisit tanısı koymak ise oldukça zordur. Gebelikten dolayı karın içi organlar yer değiştirmiş olacağından karın ultrasonu sırasında bu organı görmek güçleşmektedir. Bu hastalarımızda tomografi de bebeğe zararlı olacağından karın MR filmleri ile tanı konmaya çalışılır. Apandisit tanısı en kısa sürede konulmalıdır. Çünkü geç kalındığında, yani ortalama 72 saat içerisinde delinebilir. Bu durumda bağırsaklarımızın içerisindeki dışkılar ve bakteriler karın boşluğumuza dağılacağından daha ağır riskleri de beraberinde getirir. Bu gibi durumlarda sadece küçük giriş yerlerinden değil daha büyük cerrahi kesiler ile karın boşluğu içerisine girerek ameliyat edilmek durumunda kalınacaktır.
Dolayısı ile hastalarımızın hem ameliyat sonrası iyileşmeleri uzun, hem de bu büyük yara yerlerinde veya içeride enfeksiyon riskleri daha yüksek olacaktır. Apandisit ameliyatlarından sonra en sık karşılaşılan komplikasyon yani istenmeyen durum enfeksiyonlardır. Hem cerrahi kesi yerinde, hem de karın boşluğu içerisinde ameliyat bölgenizde görülebilir. Bu durumlar bazen hastanede yatarak ağır antibiyotik tedavisi gerektirir. Bazen de yeniden ameliyat olmanız gerekebilir. Bu nedenle “karın ağrısı” önemsenmesi gereken ve mutlaka en kısa sürede bir hekime muayene olmamızı gerektiren bir şikayettir. Bazen gaz sancısıdır diyerek önemsemediğiniz bir karın ağrısı apandisitin işareti olabilir. Erken tanı konarak zamanında yapılmış ameliyatlarla günümüzde kısa süre içerisinde normal hayatınıza dönebilirsiniz. Yaklaşık 1 günlük bir hastanede kalış süresi sonrası ameliyattan sonra kullanacağınız ilaçlarınız anlatılarak taburcu edilirsiniz.
Barsak (Kolorektal) Kanserler
Barsak kanserleri, kolon veya rektumda başlayan kanserdir. Türkiye de hem erkek hem de kadınlar arasında en sık görülen üçüncü kanser türüdür.
Barsak Kanseri Risk Faktörleri Nelerdir?
Barsak kanserin kesin sebebi bilinmemekte olup en bilinen risk faktörleri şunlardır;
• Aşırı kilolu veya obez olmak
• Fiziksel olarak aktif olmamak
• Fazla miktarda işlenmiş gıda veya kırmızı et tüketimi
• Alkol Kullanımı
• Sigara
• İleri yaş
• Ailede benzer kanser öyküsü bulunması
• Bazı Genetik Hastalıklar:
• Daha önceden kolorektal kanser geçirmiş olmak: Kolorektal kanser öyküsü olan bir kişide tekrar kolorektal kanser gelişebilir.
• Ülseratif kolit veya Crohn hastalığı: Bağırsakta adı geçen iltihabi hastalığı olanlarda kolorektal kanser riski artmıştır.
Belirtileri Nelerdir?
• Bağırsak alışkanlıklarında ishal-kabızlık gibi değişikliklerin meydana gelmesi ve bu değişikliklerin birkaç günden uzun sürmesi
• Bağırsakta tam boşalmama hissi
• Dışkıda kan (parlak ya da koyu kırmızı), veya dışkı renginde koyulaşma
• Karında şişkinlik, kramp tarzında ağrı veya gaz şikayeti
• Bilinen bir neden olmaksızın kilo kaybı
• Sürekli yorgunluk
Tanı Nasıl Konulur?
Diğer kanserlerde olduğu gibi kolon kanserleri de iyice büyüyene kadar belirti vermezler. Bu nedenle amaç, daha kanserde belirti yokken tümörü ortaya koymak olmalıdır. Belirtiler gelişmeden önce bir kişinin kanser için taranması poliplerin ve kanserin erken tanınmasında yardımcı olur. Poliplerin erkenden tanınıp çıkartılması, kolorektal kanseri önleyebilir. Barsak kanseri tanısın da aşağıdaki testler yapılır.
• Kolonoskopi
• Sigmoidoscopy
• Çift kontrastlı baryum lavman
• Sanal kolonoskopi (BT kolonoskopi)
• Dışkıda gizli kan testi
• DNA dışkı testleri
Bu testlerden en etkilisi kolonoskopidir. Diğer testler kolonoskopi kadar ayrıntılı bilgi vermez. Ayrıca diğer testler pozitif çıktığın da kesin tanı amaçlı kolonoskopi yapılmalıdır.
Kolonoskopi sırasında polip görülürse ikinci bir işleme gerek kalmaksızın polip çıkartılabilir.
Hem erkekler hem de kadınlar, 50 yaşında hiçbir şikayetleri yoksa dahi tarama amaçlı kolonoskopi yaptırmalıdır. Ailesin de barsak kanseri olanlar veya diğer risk faktörlerine sahip olanlar doktorunuzun önerisi ile daha da önce kolonoskopi yaptırabilirler.
Kolonoskopi sonucuna göre doktorunuz bir sonraki kolonoskopi nizin ne zaman olması gerektiğini size söyleyecektir.
Böbrek üstü bezlerinde görülen bu tümörler çeşitli çalışmalara göre toplumda yaklaşık % 2-10 arasında görülen tümörlerdir Böbrek üstü bezleri adenomuna ayrıca sürrenal adenom veya adrenal adenom adları da verilir.
En sık herhangi bir nedenden çekilen karın ultrasonları sırasında tespit edilebilirler. Bu durumda yine ayrıca insidentiloma yani tesadüfi bulunan böbrek üstü tümörü adı da kullanılabilir. Çekilen karın tomografi veya MR' larının % 10 unda görülebilmektedirler.
Tüm yaş gruplarında görülebilmelerine rağmen yaş arttıkça görülme sıklığı da artar. Adrenal adenomlar yıllarca sessiz kalabilirler. Sürrenal adenomlar bazen çeşitli hormonlar salgılayabilir bazen de salgılamazlar. Sürrenal adenomların % 80' i iyi huyludur ve hormon salgılamazlar. Kalan % 20 si ise çeşitli hormonlar salgılar. En sık kortizol hormonunun aşırı artışı görülerek bu hormon fazlalığı Cushing sendromuna neden olabilir. Hormon salgılayan adenomlara feokromositoma adı verilir. Salgıladıkları hormonların cinsine göre şikayetlere neden olurlar.
Böbrek Üstü Bezi Adenomu Belirtileri
Baş ağrısı, baş dönmesi, şeker yüksekliği, kemik erimesi, terleme, çarpıntı, tansiyonda düzensiz ani değişiklikler, potasyum seviyesinde düzensizlikler, vücutta şişme, dengesiz yağ ve su toplanması, kilo fazlalığı, erkeklik hormonunda artış var ise kıllanma, kadınlık hormonunda artış olursa erkek hastalarda kadınlaşma belirtileri gösterebilir. İnce kol ve bacaklara rağmen gövdenin yağlanması, erkeklerde meme büyümesi, karında ve gövdede garip çatlaklar gelişmesi, göz bozuklukları meydana gelebilir.
Böbrek Üstü Bezi Adenomu Tedavisi
Takiplerde adenomların boyutları dikkate alınır. 3-6 cm arasında kanserleşme riski mevcut olup yapılan çalışmalarda 4 cm' den büyük adenomlar gerek açık gerekse kapalı ameliyatlar ile çıkarılmalıdır. Adrenal adenom tespit edilen hastalar önce bir endokrinoloji uzmanı tarafından değerlendirilip kan ve idrarda çeşitli hormon seviyeleri kontrol edilir. Seviyesi bozulmuş olan hormonlar tespit edildiğinde tedaviler ile düzeltilerek takibe alınır. Boyutları küçük yani 4 cm' nin altında olup hormon üretimi olmayan adrenal adenomlar önce sık, büyüme yok ise biraz daha arası açılarak karın tomografisi ve MR ile takip edilir. Genellikle ilk önce 6 ay, belirgin bir büyüme yok ise 1 yıllık takipler uygulanır. 4 cm boyutuna ulaştıklarında ameliyat ile çıkarılmaları gerekir.
ERCP; başta safra kanalı olmak üzere sindirim sistemi organları olan karaciğer, safra kesesi ve pankreasın bazı cerrahi hastalıklarının teşhis ve tedavisi için, endoskopla (yani kamera ile) 12 parmak bağırsağına açılan ağzından girilerek yapılan cerrahi bir işlemdir. Böylece hem tanı koyma hem de tedavisi yapılmış olur.
Safra Kanalı Taşları: Ağrı ve sarılık en önemli yakınmalardır. Bu hastaların safra keseleri daha önce ameliyat edilmemişse genellikle safra kesesi taşı da mevcuttur. Bu hastalarda yukarıdaki yakınmalara ateş eşlik ediyorsa, bu tabloya safra yolu enfeksiyonu (kolanjit) denir. Bu durumda acil tanı konulması ve ERCP gerekebilir. Safra kesesi taşı nedeniyle ameliyat edilen hastaların yaklaşık %15'inde yaşamlarının herhangi bir döneminde safra kanalı taşı oluşabileceği unutulmamalıdır.
Akut Pankreatit: Akut pankreatit hastalarında, sarılığın eşlik ettiği safra yolu tıkanıklığı mevcutsa ve safra kanalı taşı tespit edilmişse acil ERCP yapılmalıdır. Aksi takdirde, hastanın akut pankreatit yakınmaları geçtikten sonra, MR - Kolananjiografi ile safra kanalı taşı mevcutsa ERCP yapılmalıdır.
Pankreas ve Safra Yolu Tümörleri: Bu bölge tümörlerinin büyük bir çoğunluğu tanı konulduğunda %70-75 oranında cerrahi operasyon şanslarını yitirmişlerdir. Hastaların en önemli yakınması sarılık, kilo kaybı, iştahsızlık ve kaşıntıdır. Bu hastaların acil olarak ameliyat şansları olup olmadığı araştırıldıktan sonra ERCP yapılmalıdır.
Safra Yolu Yaralanmaları: Safra kesesi ameliyatları sonrasında safra yolu yaralanmasının tanı ve tedavisinde ERCP' nin yeri son derece önemlidir. Hiçbir tanı yöntemi safra yolu yaralanmasının yerini göstermede ERCP kadar başarılı değildir. ERCP ile ameliyat sonrası oluşan safra kaçaklarının ve safra yolu yaralanmalarının birçoğunun tedavisi mümkündür.
Karaciğer Kist Hidatiklerinde ERCP Gereksinimi: Karaciğer hidatik kisti özellikle bizim toplumumuzda çok sık rastlanan bir hastalıktır. Bu kistler safra kanallarına açılarak ağrı, sarılık ve ateşe neden olurlar. Ameliyat olan hastalarda da, kist boşluğundan safra gelmesine yol açarak iyileşme sürecini uzatırlar. Her iki durumda da, ERCP işlemi bu kaçakların hızla tedavisini sağlamaktadır.
ERCP Öncesi Ne Gibi Tetkikler Yapılır?
ERCP işlemi ilk başladığı yıllarda safra yolları hastalıklarının tanı ve tedavisi için kullanılmaktaydı. O yıllarda yeterli görüntüleme yöntemleri mevcut değildi. Günümüzde geliştirilen ileri tetkik ve tanı yöntemleri sayesinde bu yöntem öncelikli olarak tedavi amacıyla kullanılmaktadır. Safra yolu hastalığı nedeniyle yakınmaları olan ve ERCP planlanan hastalarda ilk olarak USG ile karaciğer, safra kesesi, safra yolları ve pankreas ayrıntılı olarak incelenir. Bu yöntemle yeterli sonuç alınamazsa MR kolanjiografi, MRI ve BT ile bu bölge hastalıkları araştırılır. Karaciğer fonksiyon testleri, sarılık ve kanama - pıhtılaşma testleri yapılmalıdır.
ERCP İşleminde Başarıyı Hangi Faktörler Etkiler?
ERCP işlemi, genelde %90-95 oranında başarıya ulaşmaktadır, ancak bunun için deneyimli ellerde yapılması gerekir. Bu başarıyı etkileyen çok önemli faktörler vardır. Hastaların genel durumunun bozuk olması (solunum bozukluğu, uzun süreli sarılıklar), safra yolu ve pankreas tümörlerinde kitlenin çok büyük olması ve geçirilmiş mide ameliyatları işlemin başarısını azaltan ve etkileyen çok önemli durumlardır. Bazen işlemin tek seansta gerçekleştirilememesi nedeni ile ikinci bir seans yapılması gerekebilir.
ERCP İşlem Öncesi Hazırlık
İşlem öncesi pıhtılaşma testlerinde bozukluk mevcutsa, kanama riski nedeniyle düzeltilmelidir. Hastanın daha önce mide ameliyatı öyküsü mevcutsa, işlem öncesi mide yine gastroskopla incelenmelidir. Hastanın en az 6-8 saat aç kalması gerekmektedir. ERCP işleminde, hastanın yüzü ve karnı aşağıda kalacağı ve gerekirse hastaya pozisyon verileceği için ortopedik rahatsızlıkları bilinmelidir. İşlem esnasında röntgen ışını kullanıldığı için hamilelik durumunun bilinmesi gerekmektedir. Takma dişler işlem öncesi çıkartılmaktadır.
ERCP Nasıl Yapılır?
İşlem öncesi damar yolu açılır ve anestezi uzmanı tarafından hastanın uyutulması için gereken ilaçlar yapılır. Papilla denilen safra kanalı ağzından içeri girilir. Özel aletlerle papilla kesilir, taş ve çamur çıkartılır. Gerekirse safra kanallarının açık kalması için plastik veya metal borular yerleştirilir.
ERCP Hangi Hastalıkların Tedavisinde Kullanılır?
1- Ana safra kanalı (koledok) taşları
2- Oddi sfinkteri fonksiyon bozuklukları
3- Kolanjit (safra yolu iltihapları)
4- Biliyer pankreatitler
5- Safra yolu yaralanmaları
6- Safra yoluna açılan karaciğer kistleri
7- Periampuller bölge tümörleri (pankreas başı - papilla vateri - koledok alt uç)
8- Ana safra kanalı (koledok) ve karaciğer içi safra yolu tümörleri
9- Kronik pankreatitler
ERCP İşleminde Komplikasyonlar (İstenmeyen Yan Etkiler) Nelerdir?
ERCP işlemi tanı amacıyla kullanılmaması gereken ve riskleri olan bir işlemdir. Bu işlemde amaç, hastayı açık cerrahinin risk ve komplikasyonlarından kurtarmaktır. Ancak açık cerrahide yapılan tüm girişimler, ERCP' de safra kanallarının bağırsağa açıldığı çok küçük bir ağızdan ve çok özel endoskopi aletleriyle yapılmaktadır. İleri endoskopi ve cerrahi deneyimi gerektiren bu işlemde, istenmeyen yan etkiler deneyim ve ileri teknoloji kullanılarak en aza indirilmeye çalışılmaktadır.
Akut Pankreatit: Safra kanalı ile pankreas kanalının yakın komşuluğundan dolayı ERCP işlemine bağlı olarak en sık gelişen komplikasyondur. İşleme bağlı akut pankreatit gelişen hastaların %90'ı 1-3 gün içerisinde hızla düzelmesine rağmen %10 oranında akut pankreatite bağlı ciddi komplikasyonlar gelişebilir.
Kanama: ERCP işlemi esnasında ve işlemden sonra, kan verilmesine kadar giden ciddi kanamalara çok seyrek olarak rastlanır. Kanamaların birçoğu destek tedavisi ile durur.
Enfeksiyon: Genel durumu bozuk tümör olgularında ve safra kanalında çok sayıda taşın bulunduğu durumlarda daha sık olarak rastlanmaktadır.
Bağırsak Delinmesi: ERCP' nin en ciddi ve önemli istenmeyen yan etkilerindendir. Zor ERCP olgularında ve özellikle duodenal divertiküller mevcutsa bu komplikasyona daha sık rastlanılmaktadır. Böyle bir durumda ameliyatsız tedavi şansı mevcutsa da hastaların çoğuna cerrahi müdahale gerekmektedir.
Fıtık kısaca karın duvarında oluşan bir delikten bağırsaklarınızın dışarıya çıkması olarak tanımlanabilir.
Günümüzde karın duvarı fıtıkları oldukça sık görülen rahatsızlıklardır. Göbek fıtıkları, kasık fıtıkları ve ameliyat bölgelerinden gelişen fıtıklar en sık görülen tipleridir.
Fıtık Ameliyatlarında Yama Tedavisi
Uzun yıllar boyunca fıtık ameliyatlarında delikler sadece dikilerek onarım uygulanıyordu. Bu hastaların çoğu hayatları boyunca tekrar fıtık olarak hekime başvuruyor hatta bazıları defalarca ameliyat olmak zorunda kalıyordu. Son 20 yılda sentetik yamalar kullanılarak onarım yapılmaya başladığından beri tekrar fıtık olma riski % 1'in altına düşmüştür. Bu sentetik ince tül perde görünümlü yamalara tıpta mesh ( meş ) adı verilmektedir. Bu yamalar nazik ve kolay yırtılabilir, ince tül perde görünümlü kumaşlara benzer. Fıtığın büyüklüğüne göre kesilip onarım yapılan sahanın üzerine halı gibi yayılır. Yerinden ayrılmaması için yine yamanın yapıldığı malzeme ile aynı cins dikişler ile dokulara tutturulur. Bu kadar nazik, yırtılabilir bir kumaşın nasıl olup da bizi fıtıktan kurtarabildiği merak konusudur. Bu noktada şunu ifade etmek gerekir ki bizi tekrar fıtık olmaktan kurtaran bizzat yamanın kendisi değildir. Vücudumuz kendinden olmayan cisimleri işaretler. Kısaca bölgeye bağışıklık hücreleri gibi pek çok hücre göndererek yabancı cismin etrafına kalın bir kapsül, yani duvar örer. Bu şekilde yabancı cisimleri kendi hücrelerinden ayırıp hapseder.

Biz ameliyat sırasında daha yamayı dokuya temas ettirdiğimiz anda ileri haberleşme sistemi ile bölgeye hücre göçü başlar. Yamanın büyüklüğüne göre birkaç hafta veya ay içerisinde yamanın etrafına kalın bir duvar tabakası inşa eder. Kapsüle aldığı yamayı da yine büyüklüğüne göre haftalar veya aylar içerisinde mikro parçalara ayırarak vücuttan uzaklaştır. Sonuçla bize kalan kendi hücrelerimizce inşa edilmiş kuvvetli bir doku duvarıdır.
Ameliyat Sonrası
Ameliyat ile yama konduktan sonra bir süre ağır kaldırmak yasaktır. Yamayı hasarlı onarılmış bölgede tutan dikişler kopmadan gevşemeden kalmalıdır. Böylelikle duvar tam istediğimiz yerde inşa edilir. Dikişler kopar ve gevşer ise yama kayacak ve duvar yine oluşsa bile yanlış bölgelerde inşa edilebilecektir. Yamanın çoğu bir süre sonra vücuttan atılmış, sağlığı tehdit etmeyecek çok az bir kısmı kalmış olur. Ameliyattan hemen sonra yama serilen bölge şişip sertleşmeye başlar. Bu istenen bir olaydır. Böylelikle vücudunuz ivedilikle yeni duvarı yapmaya başlamış olur. Bu şiş ve sert alan önce ciltten yükselir, haftalar içerisinde en sert halini alır ve şekillenir. Son şeklini aldığında şişlik tekrar inmeye başlar ve sertlik ön plana geçer. Tüm bu değişimler esnasında bölgede yanma, batma, çekilme, kopma, uyuşma hisleri gelişecektir. Vücut görevini tamamladığında çoğu normale dönecektir. Yine de nadiren sızı, ağrı ve batma gibi hisleriniz olabilir. Unutmayınız ki yaratıldığınızda olmayan yeni bir karın duvarına sahipsiniz. Bu nedenle bu gibi nadir ufak şikayetlerin olması kabul edilebilir olup, barsaklarınızın tıkanıp delinme riski ile karşılaştırıldığında oldukça önemsizdir.
Göbek çukuru doğumsal bir zayıf noktadır. Bu nokta anne karnında iken anne ile bebek arasında beslenmeyi sağlayan göbek kordonunun bebeğe bağlandığı noktadır.
Göbek Fıtığını Oluşturan Nedenler
Gebelik, fazla kilo, hızlı kilo alma, ağır egzersizler, ağır kaldırmak, kabızlık, sık ıkınma, prostat hastalığı, öksürüklü uzun süreli akciğer hastalıkları gibi çeşitli nedenlerle göbek çukuru yavaş yavaş genişleyerek fıtık oluşumuna neden olur. Göbek fıtığı en çok kadınlarda görülen bir rahatsızlıktır. Bu zayıf noktanın genişlemesiyle zaman içerisinde içerisine karın içinde yer alan omentum dediğimiz bağırsakların üzerini örten yağ dokuları veya bağırsaklar dolmaya başlayacaktır. Zamanla daha da büyüyerek çeşitli şikayetlere neden olurlar.
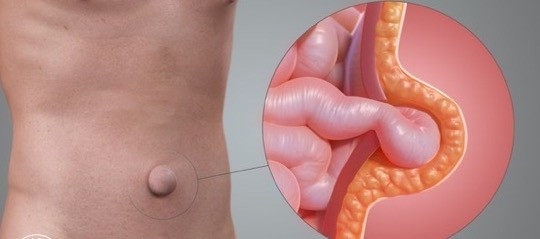
Göbek Fıtığı Belirtileri
Ele gelen çeşitli büyüklükte şişlikler, ağrı, yanma, batma, şişkinlik olabilir. En korkulan risk barsaklarınızın bu fıtık kesesi içerisine girip tıkanmasıdır. Bu durumda kısa süre içerisinde ağrılarınız artacak ve bağırsaklarınızın delinme riski oluşacaktır. Sıkışma ile kan akımını kaybeden bağırsaklarınız kısa süre içerisinde çürüdüğü için delinmeler meydana gelmektedir. Bu riskler nedeni ile göbek fıtığı hastaları henüz tıkanma meydana gelmeden hekime başvurmalıdır.
Göbek Fıtığı Tedavisi
Hastanede sadece 1 günlük yatış gerektiren kısa bir ameliyatla bu rahatsızlıktan kurtulabilinir. Hastalar bu ameliyatlar sonrası kısa sürede ayağa kalkarak herhangi sıkıntı yaşamadan ertesi gün yürüyerek taburcu olabilmektedirler. Birkaç gün dinlenme ile günlük hayatlarına dönmektedirler. Toplumda özellikle gebelik sonrası kadınlarda oldukça sık görülen bu rahatsızlıkta kişiler bekleme ve büyüme olursa doktora başvurma eğilimindedirler. Ancak unutmayınız ki tıkanmanın boyutla net ilişkisi yoktur. Öksürdüğünüzde elinize gelen kitle büyük olabilir fakat fıtığın çıktığı delik geniş ise tıkanma riski daha az olabilir. Bunun tam tersi fıtığın çıktığı delik daha dar olan kişilerde sıkışma ve barsak delinmeleri daha büyük bir risktir.
Önemli olan fıtığın büyüklüğü değil çıktığı deliğin genişliğidir. Bu nedenle göbek fıtığı olan hastalar mutlaka bir hekime başvurmalı elle muayene yaptırmalıdır. Ardından çekilen yüzeyel ultrason ile fıtık deliği büyüklüğü tespit edilecektir. Günümüzde göbek fıtıkları diğer tüm karın bölgesi fıtıkları gibi yama kullanılarak tamir edilmektedir. Ameliyat sırasında bağırsak karın içine itildikten sonra bu delik dikilerek onarılır. Ardından ince bir yama örtüsü ( prolen mesh ) karın duvarındaki bu zayıf nokta üzerine serilir. Yerinden kaymaması için birkaç dikiş ile sabitlenir. Ardından estetik dikiş ile deri kapatılır. Yamasız tamirlerde tekrar fıtık olma riski yüksek iken, yama konarak yapılan tamirlerde % 1'in altındadır. Onarım noktasının üzerine serilen bu yama birkaç hafta içerisinde bu bölgeyi kalınlaştırıp sertleştirecek yani kendi vücut hücrelerinizden oluşan bir tabaka ile kaplanacaktır. 4-6 hafta süren bu sertleşme döneminde yamanın yerinden oynamaması için 5 kilodan fazla ağır kaldırmanız ve spor yasaklanacaktır.
Hemoroid (Basur) Nedir?
Hemoroid, anüs ve rektum çevresindeki damarların şişmesi ve genişlemesi sonucu ortaya çıkan yaygın bir sağlık problemidir. Bu durum, genellikle uzun süreli oturma, kronik kabızlık veya ishal, hamilelik ve yanlış beslenme gibi faktörlerden kaynaklanabilir. Halk arasında "basur" olarak da bilinmektedir. Her yaş grubunda görülebilse de özellikle orta yaş ve üzerindeki bireylerde daha sık karşılaşılan bir durumdur. Bu yazımızda hemoroid hakkında bilgileri sizinle paylaşacağız.
İki temel türü bulunmaktadır; iç hemoroid ve dış hemoroid (anüs çevresinde bulunur ve ağrı, şişlik ve rahatsızlık ile kendini gösterir). Hemoroid, yaşam kalitesini olumsuz etkilemektedir. Özellikle tuvalet sırasında kanama, kaşıntı ve otururken rahatsızlık gibi sorunlarla kendini belli eder.
Tedavi edilmediği takdirde kronikleşebilir ve çeşitli komplikasyonlara neden olabilir. Ancak, doğru tedavi ve yaşam tarzı değişiklikleri ile hemoroid semptomları hafifletilebilir. Bu durum, modern tıbbi yöntemlerle hem cerrahi hem de cerrahi olmayan yaklaşımlarla yönetilebilir.
Hemoroid (Basur) Türleri Nelerdir?
Hemoroid, farklı özelliklere sahip birkaç türde görülebilir. Bu türler şunlardır:
• İç Hemoroid
İç hemoroidler, rektumun iç kısmında oluşur ve genellikle ağrısızdır. Bunun nedeni, rektumun iç kısmında ağrıya duyarlı sinirlerin bulunmamasıdır. Ancak bu tür hemoroidler tuvalet sırasında kanama yapabilir. İleri evrelerde dışarı doğru sarkarak rahatsızlık verebilir.
• Dış Hemoroid
Dış hemoroidler, anüs çevresinde meydana gelir ve genellikle ağrı, kaşıntı ve şişlik gibi belirtilerle kendini belli eder. Bu tür hemoroidler ağrıya oldukça duyarlıdır, çünkü anüs çevresindeki cilt bölgesinde çok sayıda ağrı siniri bulunmaktadır. Dış hemoroidler özellikle oturma pozisyonunda ya da dışkılama sırasında rahatsızlık verebilir.
• Tromboze Hemoroid
Tromboze hemoroid, dış hemoroidin daha ileri bir formudur. Bu durumda, şişmiş hemoroid damarında bir kan pıhtısı oluşur ve bu pıhtı ciddi ağrılara yol açabilir. Tromboze hemoroidler genellikle ani ve şiddetli ağrı ile karakterizedir ve müdahale gerektirebilir.
Bu türlerin her biri farklı semptomlarla ortaya çıkar ve tedavi yaklaşımları da türüne göre değişiklik gösterebilir. Doğru bir tanı ve uygun tedavi yönteminin belirlenmesi için bir sağlık uzmanına danışılması önemlidir.
Hemoroid (Basur) Neden Olur?
Hemoroid, birçok farklı nedenden dolayı gelişebilir. Bu nedenler, hemoroid oluşumunu tetikleyen fiziksel, biyolojik ve yaşam tarzıyla ilgili faktörlerden oluşmaktadır.
• Kabızlık ve Ikınma: Kronik kabızlık nedeniyle dışkılamada zorlanma, anüs çevresindeki damarların fazla gerilmesine neden olmaktadır. Bu durum, hemoroid oluşumunun en yaygın sebeplerinden biridir.
• İshal: Sürekli ve sık ishal, anal bölgeyi tahriş edebilir ve bu da hemoroide zemin hazırlayabilir.
• Uzun Süre Oturmak veya Ayakta Durmak: Özellikle uzun süreli oturma pozisyonları, pelvik bölgedeki basıncı artırarak damarların şişmesine yol açabilir. Aynı şekilde uzun süre ayakta kalmak da hemoroid riskini artırabilir.
• Hamilelik: Gebelik sırasında, büyüyen rahim pelvik bölgedeki damarlar üzerinde baskı yapar. Hormonal değişiklikler de damarların genişlemesine katkıda bulunabilir.
• Aşırı Kilo: Obezite, karın içi basıncı artırarak hemoroid gelişiminde rol oynayabilir.
• Lif Yetersizliği ve Yanlış Beslenme: Yetersiz lif tüketimi ve sağlıksız bir diyet, bağırsak hareketlerini zorlaştırır ve bu durum hemoroide yol açabilir.
• Aşırı Fiziksel Zorlanma: Ağırlık kaldırma gibi yoğun fiziksel aktiviteler, anal bölgedeki damarlar üzerinde stres oluşturabilir. Bu da hemoroid oluşumunu tetikleyebilir.
Bu nedenlerin çoğu, yaşam tarzı değişiklikleriyle önlenebilir ya da hafifletilebilir. Doğru beslenme, yeterli hareket ve anal hijyen, hemoroid riskini azaltmada önemli bir rol oynar.
Hemoroid (Basur) Belirtileri Nelerdir?
Hemoroid, farklı belirtilerle kendini gösterebilir. Bu belirtiler, hemoroidin türüne ve evresine göre değişiklik gösterebilir. Yaygın belirtiler şunlardır:
• Kanama: Tuvalet sırasında veya sonrasında genellikle dışkının üzerinde veya tuvalet kağıdında parlak kırmızı kan fark edilir. Bu, iç hemoroidlerin en yaygın belirtilerindendir.
• Ağrı ve Kaşıntı: Dış hemoroidlerde sık görülen bu semptomlar, anüs çevresindeki sinirlerin hassasiyeti nedeniyle daha belirgin hale gelir. Kaşıntı, anal bölgedeki tahrişin ve nemin bir sonucu olarak ortaya çıkar.
• Şişlik: Anüs çevresinde hissedilen yumuşak yada sert yumrular, hemoroidlerin fiziksel bir belirtisidir. Dış hemoroidlerde şişlik genellikle daha belirgindir.
• Rahatsızlık: Otururken, hareket ederken veya dışkılama sırasında anüs bölgesinde bir doluluk hissi ya da rahatsızlık meydana gelebilir.
Bu belirtiler hemoroid dışında başka rahatsızlıkların da habercisi olabilmektedir. Doğru teşhis ve uygun tedavi için bir doktora başvurulması önerilir.
Hemoroid Tanısı Nasıl Konulur?
Hemoroid tanısı, genellikle doktor tarafından yapılan bir fizik muayene ile konulur. Bu süreç, hemoroid türünü ve ciddiyetini belirlemek için önemlidir. Gerekli görüldüğünde, tanıyı kesinleştirmek veya diğer bağırsak problemlerini ekarte etmek için ek testler yapılabilir:
• Anoskopi: Rektumun iç kısmını incelemek için kullanılan basit bir prosedürdür. Anoskop adı verilen bir cihaz ile rektumun içi aydınlatılarak gözlemlenir. İç hemoroidlerin tanısı için etkili bir yöntemdir.
• Kolonoskopi: Eğer hastanın belirtileri daha ciddi veya farklı bağırsak problemleriyle karıştırılabilecek nitelikteyse (örneğin rektal kanama gibi), kolonoskopi önerilebilir. Bu test, kalın bağırsağın tamamını inceleyerek diğer olası sorunları ekarte etmeye yardımcı olur.
Erken teşhis, hemoroid tedavisinde önemli bir rol oynar. Eğer anüs ve rektum bölgesinde ağrı, kanama ya da şişlik gibi belirtiler fark ederseniz, gecikmeden bir sağlık uzmanına başvurmanız önerilir.
Hemoroide(Basur) Ne İyi Gelir?
• Lifli Gıdalar: Kabızlığı önlemek için bol sebze, meyve ve tam tahıllı ürünler tüketin.
• Bol Su Tüketimi: Bağırsak hareketlerini kolaylaştırır.
• Sıcak Su Banyosu: Rahatlatır ve ağrıyı azaltır.
• Buz Kompres: Şişlik ve ağrıyı hafifletir.
Hemoroid Nasıl Geçer?
Hemoroid tedavisinde uygulanacak yöntem, hastalığın şiddetine ve türüne bağlı olarak değişiklik gösterir. Tedavi yöntemleri şunlardır:
İleri Evre Hemoroidlerde:
Her birey için en uygun tedavi seçeneği, doktor tarafından belirlenmelidir. Erken müdahale, hemoroidin ilerlemesini önlemek için oldukça önemlidir.
Hemoroid Hastaları Nelere Dikkat Etmeli?
Hemoroid hastalarının yaşam tarzı ve alışkanlıklarında yapacağı bazı değişiklikler, semptomları hafifletebilir ve hastalığın ilerlemesini önleyebilir. Dikkat edilmesi gereken noktalar şunlardır:
• Uzun Süre Oturmayın: Özellikle masa başı çalışanlar için, düzenli aralıklarla ayağa kalkıp hareket etmek hemoroid üzerindeki baskıyı azaltabilir.
• Aşırı Ikınmaktan Kaçının: Tuvalette fazla vakit geçirmek ve aşırı ıkınmak, anüs çevresindeki damarlar üzerinde baskıyı artırır. Bu nedenle bağırsak hareketlerinin doğal akışında gerçekleşmesine özen gösterilmelidir.
• Lifli Beslenin ve Bol Su Tüketin: Lif bakımından zengin gıdalar (sebzeler, meyveler, tam tahıllar) ve yeterli miktarda su tüketimi, bağırsak hareketlerini düzenleyerek kabızlığı önler.
• Baharatlı ve İşlenmiş Gıdalardan Uzak Durun: Baharatlı yiyecekler ve işlenmiş gıdalar, anal bölgenin tahriş olmasına yol açarak semptomları şiddetlendirebilir.
Bu basit önlemler, hemoroid rahatsızlığını yönetmede önemli bir rol oynar ve hastaların yaşam kalitesini artırabilir.
Hemoroid Komplikasyonları nelerdir?
Tedavi edilmeyen hemoroid, çeşitli komplikasyonlara yol açabilir. Bunlar arasında:
• Sürekli Kanama ve Anemi: Uzun süreli kanama, demir eksikliği anemisine neden olabilir. Bu, vücudun yeterli miktarda kırmızı kan hücresi üretememesi durumudur.
• Tromboze Hemoroid: Kan pıhtısı oluşması durumunda, dış hemoroidlerde şiddetli ağrı ve şişlik görülebilir. Bu durum, tedavi edilmediğinde ciddi bir rahatsızlık yaratabilir.
• Rektum Prolapsusu: Rektumun dışarı çıkması, ciddi vakalarda meydana gelebilir ve cerrahi müdahale gerektirir. Bu, dışkı kontrolü sorunlarına yol açabilir.
Hemoroid Kaşıntısına Ne İyi Gelir?
Hemoroid nedeniyle oluşan kaşıntıyı hafifletmek için şu önlemler alınabilir:
• Nemlendirici Kremler veya Kortizon İçeren İlaçlar: Bu tür kremler, anal bölgedeki cilt kuruluğunu gidererek kaşıntıyı hafifletebilir.
• Hijyene Dikkat Edin ve Sabunsuz Temizlik Yapın: Sabunlar, anal bölgeyi tahriş edebilir. Bunun yerine, ılık suyla temizlik yapılabilir.
• Kaşıntıyı Tetikleyen Baharatlı Yiyeceklerden Kaçının: Baharatlı ve asidik yiyecekler, kaşıntıyı artırabilir, bu nedenle bunlardan uzak durulması önerilir.
Hemoroid (Basur) Nasıl Önlenir?
Hemoroidin oluşumunu engellemek için şu önlemler alınabilir:
• Düzenli Egzersiz Yaparak Dolaşımı Artırın: Egzersiz, anal bölgedeki kan dolaşımını iyileştirerek hemoroid riskini azaltabilir.
• Kabızlıktan Kaçınmak İçin Lifli Gıdalar Tüketin: Lif, dışkıyı yumuşatarak kabızlığı önler ve hemoroidlerin oluşumunu engeller.
• Uzun Süre Oturmaktan Kaçının ve Molalar Verin: Uzun süreli oturma, anal bölgedeki basıncı artırarak hemoroid riskini artırabilir. Molalar vererek pozisyon değiştirmek faydalıdır.
Hemoroid (Basur) Nasıl Tedavi Edilir?
Hemoroid tedavisinde kullanılan yöntemler şunlardır:
• İlaç Tedavisi: Ağrı kesici ve rahatlatıcı kremler, şişlik ve ağrıyı hafifletebilir. Ayrıca, topikal steroidler de iltihapları azaltmada etkilidir.
• Lazer Tedavisi veya Bant Ligasyonu: Lazer hemoroid dokusunu küçültürken, bant ligasyonu kan akışını engelleyerek hemoroidi kurutur.
• Cerrahi Müdahale: İleri evrelerde cerrahi müdahale gerekebilir.
• Hemoroid (Basur) Ameliyatı Sonrası Nelerden Kaçınmalı?
Ameliyat sonrası iyileşme sürecinde şu hususlara dikkat edilmelidir:
• Aşırı Fiziksel Zorlanma ve Ağır Kaldırmaktan Kaçının: Ağırlık kaldırmak, bölgedeki iyileşmeyi engelleyebilir ve komplikasyonlara yol açabilir.
• Lifli Diyet Uygulayın ve Kabızlıktan Kaçının: Yeterli lif alımı, dışkının yumuşak kalmasını sağlar ve tuvalet sırasında ıkınmayı engeller.
• Doktor Önerisi Olmadan İlaç Almayın: Ağrı kesiciler veya diğer ilaçlar doktor önerisiyle kullanılmalıdır, çünkü bazı ilaçlar iyileşme sürecini olumsuz etkileyebilir.
Hemoroid ile İlgili Sık Sorulan Sorular
1.Hemoroid ameliyatsız tedavi edilir mi?
Evet, hemoroidlerin hafif vakaları diyet değişiklikleri, topikal tedaviler (kremler) ve sıcak su banyoları gibi ameliyatsız yöntemlerle tedavi edilebilir. Ancak, ileri evrelerde cerrahi müdahale gerekebilir.
2.Hamilelikte hemoroid tehlikeli mi?
Hamilelikte hemoroidler yaygın olarak gelişir ve genellikle geçici bir durumdur. Ancak, tedavi edilmezse ağrı, kanama gibi sorunlar yaşanabilir. Hamilelikte hemoroid tedavisinin doktor gözetiminde yapılması önerilir.
3.Hemoroid kanaması ciddi midir?
Hemoroid kanaması genellikle parlak kırmızı renkte olur ve çoğu zaman ciddi bir durum oluşturmaz. Ancak, sürekli kanama veya şiddetli kanama durumunda bir doktora başvurulmalıdır.
4.Hemoroid tedavisi ne kadar sürer?
Tedavi süresi hemoroidin evresine göre değişir. Hafif vakalarda birkaç gün içinde rahatlama sağlanabilirken, ileri evrelerde tedavi süreci birkaç hafta sürebilir. Ameliyat gerektiren durumlarda iyileşme süresi daha uzun olabilir.
5.Hemoroid tekrarlar mı?
Hemoroid tedavi edilse de yaşam tarzı değişiklikleri yapılmazsa veya risk faktörlerine (kabızlık, aşırı oturma) dikkat edilmezse tekrarlama riski bulunmaktadır. Sağlıklı bir diyet ve düzenli egzersiz, hemoroidlerin tekrarını önlemeye yardımcı olabilir.
Karaciğer adenomları sıklıkla oral kontraseptif dediğimiz doğum kontrol hapı kullanan kadınlarda görülmektedir. Bu ilaçların kullanımı öncesi oldukça nadir olan karaciğer adenomları, bu ilaçların hayatımıza girmesi ile görülme sıklığı yaklaşık 10 kat artmıştır. Son yıllarda üretilen doğum kontrol ilaçları formüllerinde bu karaciğer adenomlarının oluşumunu engellemeye yönelik çalışmalar yapılmakta olup hala geliştirilmeye devam etmektedir.
Karaciğer Adenomu Belirtileri
Karaciğer adenomu olan hastalar sıklıkla karın ağrısı, kanama ve tıkanma ile başvurur. Yaklaşık % 80 hasta bu şikayetler ile hekime başvurur. Karaciğer adenomları tek veya birden çok olabilir. Bu kitleler damarsal göllenmeler içeren karaciğer hücrelerinden oluşur. Yırtılıp kanama yapma sıklıkları hiç de nadir değildir. 15-20 cm' ye dek ulaşabilirler. Karaciğer adenomu tanısı konulan hastalar doğum kontrol hapı kullanmayı kesmelidirler. Doğum kontrol ilacı kesildikten sonra milimetrik boyuttaki adenomlar genelde kaybolur fakat santimetre boyundakiler genellikle küçülmeyecektir. Glikojen depo hastalığı mevcut hastalarda da görülen bu karaciğer adenomları çeşitli yöntem ve tedavilere rağmen küçülmemektedir.
Hamilelik döneminde karaciğer adenomları büyüme potansiyeli göstermektedir bu nedenle sıklıkla ameliyatla çıkarılmaları gerekecektir. Karaciğer adenom tanısı konmuş hastalarda karaciğer kanseri gelişme olasılığı konusunda araştırmalar devam etmektedir. Küçülmeyen ve küçük olup büyümeyen karaciğer adenomlarında tedavi seçeneği hala tartışmalıdır. Uygun seçilmiş hastalarda ameliyatlar başarılı bir şekilde gerçekleştirilmektedir. Tüm bu bilgiler göz önüne alındığında karaciğerde tespit edilen bütün kitleler, kitlenin mahiyeti kesin anlaşılana dek yakın takipte tutulmalıdır. Karaciğer adenomu tanısı konan hastalar ilk etapta 6 aylık aralar ile karın ultrasonu veya tomografi ile takip edilmelidir. Neticede günümüzde ameliyat aşamasına gelmiş ve ameliyat kararı verilmiş kişilerde ameliyatlar başarıyla ve düşük risklerle uygulanabilmektedir. Ameliyatı kaldıramayacak durumdaki hastalar veya kabul etmeyenlerde laparoskopik cerrahi, radyofrekans ablasyon gibi yöntemler de uygulanabilmektedir.
Hemanjiyomlar en sık görülen iyi huylu karaciğer kitleleridir. Genellikle karaciğer yüzeyinde çeşitli büyüklüklerde mavimsi yuvarlak kitleler şeklinde görülür. Bazen o kadar küçüklerdir ki başka nedenlerden uygulanan cerrahiler sırasında farkına bile varılmayabilir. Herhangi bir nedenle yapılan karın ultrasonlarında pek çok kez tesadüfi olarak tespit edilebilmekte ve hastaları üzebilmektedirler. Ancak büyük çoğunluğu zaman içerisinde belirgin büyüme göstermeyen sorun yaratmayan kitlelerdir. Hemanjiyomlar kısaca karaciğerde içi kan ve damar hücreleri içeren anormal damarsal yapılarıdır. Karaciğer hemanjiyomları sıklıkla şikayet vermez, check-up' lar sırasında tespit edilirler.
Boyutları büyük olan veya büyüme gösteren hemanjiyomlar karaciğeri saran periton zarını gerginleştireceği için sağ üst karın, sağ bel , sağ omuz ve sırtta ağrıya neden olabilirler. 4 cm' den küçük hemanjiyomlar genelde şikayete neden olmaz iken 4 cm' den büyük olan hemanjiyomların yarısı şikayet yaratır. Bu şikayetler karın ağrısı, sağ omuz ve sırt ağrısı, karında dolgunluk hissi, karında rahatsızlık hissi olabilir. Bu ağrıların oluşumu hakkında çeşitli mekanizma teorileri olup bunlar karaciğeri saran periton zarının gerilmesi ve/veya hemanjiyomum içerisinde görülen ani kısa süreli küçük miktarlardaki kanamalar olabilir. Büyük boyutlu karaciğer hemanjiyomları karında ele gelen kitle olarak hekime başvurabilir.
Yapılan çalışmalarda herhangi bir nedenle çekilen karaciğer filmlerinin yaklaşık % 1 ' inde karaciğer hemanjiyomları tespit edilmektedir. Karaciğerde kitle tespit edilen hastalarda öncelikle bu kitlenin mahiyeti tespit edilmeli hemen biyopsi yapılmamalıdır zira hemanjiyomlarda biyopsiler esnasında yüksek kanama riski bulunmaktadır. Tanı için karın ultrasonu, karın tomografisi ve/veya MR filmleri uygulanır. Karaciğer hemanjiyomlarının büyük çoğunluğu tedavi gerektirmez. Bu kitlelerden kanser gelişme olasılığı son derece düşüktür. Ameliyat gerektiği nadir durumlarda asıl neden kitlenin adının tam olarak konamamasıdır. Bu nedenle hemanyijomlar sürekli şikayete neden oluyor ve ateş yapıyor ise ameliyat zamanı gelmiştir. Dışarıdan travma nedeni ile kanayabilecek yerleşim ve boyutta olmadıkları sürece aralıklı takip ve gerekli ise şikayet tedavisi yeterli gelecektir.
Karaciğer hemanjiyomları çocuklarda biraz daha fazla sorun yaratma potansiyeline sahiptir. Bazı sendromlarda görülebilmektedirler. Hatta bazen ameliyatla çıkarılmaları bile gerekebilmektedir. Yine de tıp alanındaki gelişmelere paralel olarak embolizasyon adı verilen yöntemler ile ameliyatsız bu kitlelerin büyümeleri durdurulabilmektedir. Ayrıca bazı ilaçlar ile bu hemanjiyomlar küçültülebilmektedir.
Kist hidatik parazitik bir hastalıktır. Bu parazitin asıl konağı kedi köpek gibi hayvanlar olup ara konağı ise koyun ve sığırlardır. İnsanlara ise bu konaklardan tesadüfi olarak bulaşır. Günümüzde bazı ülkelerde hiç görülmemekle beraber ülkemiz, Afrika ve Ortadoğu ülkelerinde sıkça görülmektedir. Kedi ve köpek bağırsaklarında yaşayan bu şerit kurtları pek çok yumurta oluşturur. İnsanlara çeşitli yollardan bulaşan bu yumurtalar bağırsaklarımızda açılarak önce karaciğerimize ulaşır. Bazen de buradan çıkarak akciğer, beyin, kemik ve diğer organlarımıza yerleşebilir. Karaciğerimize yerleştiğinde köpek kisti büyümeye başlar. En çok karaciğerimizin sağ parçasında yerleşirler ve zamanla karaciğerde büyümeye neden olurlar.
Bazen karaciğerde yıllarca sessiz kalabilir. Bazen de erken dönem veya yıllar sonra büyüyebilirler. Bu kistler bazen yırtılıp karaciğer içerisindeki safra yollarına açılabilir, bazen de yırtılıp karın boşluğumuz içerisine dökülüp pek çok kist oluşumuna neden olabilirler. Sıklıkla karın ağrısı ile doktora başvuran hastalarda tanı karın ultrasonu, karın tomografisi ve kan testleri ile konur. Bazen check-up sırasında bu hastalığın tanısı konabilmektedir. Kistlerin küçük, ölü ve kenarlarının kalsiyumla çevrili olduğu durumlarda tedavi veya ameliyat tercih edilmez. Fakat testler ve tetkikler ile canlı oldukları tespit edilen tüm köpek kistleri daha evvel bahsedilen sağlık risklerinden dolayı mutlaka tedavi edilmelidir.
Günümüzde canlı köpek kistlerinde uygun olan hastalar her zaman ameliyat edilmemekte bazen özel iğneler ile ameliyatsız boşaltılabilmektedir. Bu işleme perkütan drenaj adı verilir. Fakat hangi hastaların bu girişime uygun olduğunu iyi tespit etmek ve hastaları dikkatle seçerek uygulamak gerekmektedir. Bazen safra yolları içerisine yırtılan ve içeriğini boşaltan bu kistler tıkanma sarılıkları, enfeksiyon ve ciddi ateşe neden olmaktadır. Bu gibi riskler nadir olsa da köpek kistleri vücudumuzda taşıdığımız potansiyel tehlikelerden biridir. Köpek kistleri canlı ise mutlaka ilaç tedavisi verilmelidir. Ameliyat gereken hastalarda da mutlaka ameliyattan evvel en az bir hafta boyunca ilaçlar verilir. Ameliyat sırasında da etrafa yayılmamaları için gerekli önlemler alınır. Karın ağrısı oldukça sık karşılaştığımız bir şikayet olup pek çok nedeni olsa da ülkemizde sık karşılaşılan köpek kistleri akıldan çıkarılmamalı ve gerekli tetkikler yapılmalıdır.
Meme kanseri kadınlar da en sık görülen kanser türüdür. Mamografi ile Meme Kanseri erken dönemde tespit edilebilir.
Meme kanseri başladıktan yaklaşık iki yıl sonra ele gelen belirti verir. Bu iki yıllık dönemde meme kanserini tespit etmenin en etkili yolu mamografidir.
Bu dönemde meme kanserinin tespit edilmesi durumunda %98 başarı sağlanır.
1- Kendi Kendine Muayene
2- Mamagrafi
3- Meme Ultrasonu

ERKEN FARK EDİLDİĞİNDE ÇOK ŞEY FARK EDER...
Kendi Kendine Meme Muayenesi
• 20 yaşından itibaren ayda bir olmak üzere ömür boyu muayene yapılmalıdır.
• Adet gören kadınlar için adetin başladığı günü bir sayıp sonraki 7-10 gün arası
• Adet görmeyen kadınlar için akılda kalması için her ayın belli bir günü
• Emziren kadınlarda, emzirmeyi takiben, memelerdeki süt boşaldıktan sonra
• Doğum kontrol hapı kullanan kadınlarda, her yeni ilaç kutusuna başlamadan önceki gün yapılmalıdır.
Mamografi
40 yaşından sonra her kadın iki yılda bir ömür boyu mamogafi çektirmelidir.
Mamografi için en uygun zaman, adet bittikten sonraki ilk haftadır.
Meme Ultrasonu
Mamografi ile kanserin tespit edilme oranı yaklaşık yüzde 80-85 civarındadır. Özellikle meme dokusu yoğun olan kadınlarda mamografinin yanın da meme ultrasonu da gerekebilir. Bu şekilde kanserin tespit edilme oranı % 90’ın üzerine çıkar.
Kendi Kendine Meme Muayenesi
1- Bir aynanın önünde durarak meme başından akıntı, çekinti, buruşma ya da kabuklaşma gibi normal dışı bir durum olup olmadığına bakın.
2- Ellerinizi başınızın arkasında birleştirin ve başınızı öne doğru iterek kasların gerilmesini sağlayın. Bir sürede aynaya bakarak normal dışı bir durum olup olmadığını inceleyin.
3- Ellerinizi belinize doğru kuvvetlice bastırın. Öne doğru hafifçe eğilin, omzunuzu ve dirseklerinizi öne doğru itin. Memelerin boyutlarında ve biçiminde bir değişme olup olmadığını gözlemleyin.
4- Bir omzunuzu kaldırın. Diğer elinizin parmakları ile bastırarak meme ve meme ile koltuk altı arasındaki bölge de ele herhangi bir kitle gelip gelmediğini kontrol edin.
5- Memelerinizin başını nazikçe sıkın ve bir akıntı gelip gelmediğine dikkat edin.
6- Sırt üstü yatın, bir kolunuzu başınızın üstüne getirin, bu omuzunuzun altına ufak bir yastık koyun. Diğer el parmaklarınızla meme ve koltuk altı bölgesinin de ele herhangi bir şey gelip gelmediğini kontrol edin.
Meme Kanseri Belirtileri
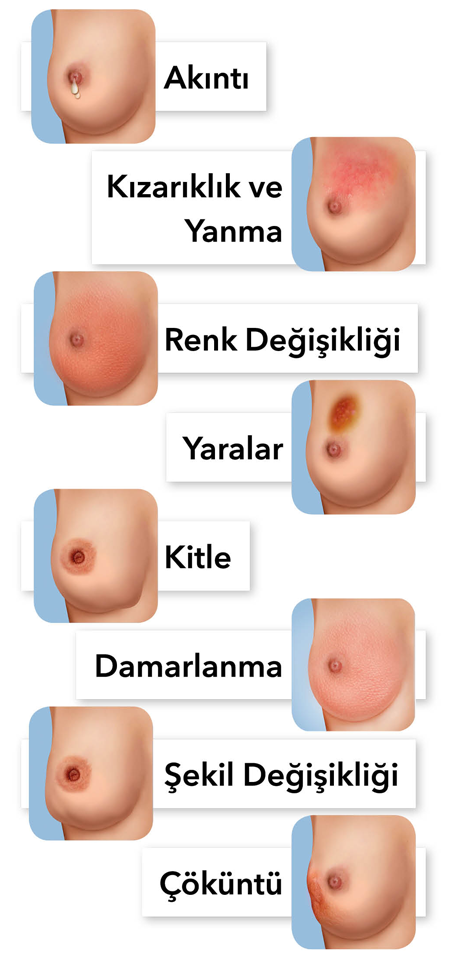
Meme Ağrısı Nedir?
Kadınların çoğu yaşamları boyunca meme ağrısı şikayeti ile doktora başvurur. Son yıllarda oldukça artan meme kanseri vakalarından dolayı ağrı tüm hastaları korkutabilmektedir. Fakat sanıldığının aksine meme kanserinde ağrı son derece nadirdir. Meme ağrısı ile başvuran kadınların çoğunda iyi huylu hastalıklar tespit edilir.
Meme Ağrısı Nedenleri Nelerdir?
En sık üreme çağlarında adet öncesi dönemlerde görülmekle beraber kadınlarda her yaşta görülebilmektedir. Meme ağrılarının en sık nedenleri fibrokistik değişiklikler, kistler, fibroadenomlar ve meme enfeksiyonlarıdır.
Meme ağrısı ayrıca emziren annelerde de sık görülen şikayettir. Ağrının sebebi sıklıkla emme sırasında bebeğin meme başında açtığı yaralar veya hatalı bir teknikle emzirme, meme enfeksiyonu veya nedensiz sütün dolup boşalmasına bağlı gerilme ağrıları olabilir. Neden ne olursa olsun bu tip durumlarda mutlaka hekiminize danışmanız gerekmektedir. En kısa sürede tanınız konulmalı ve ivedilikle tedavinizi almaya başlamalısınız.
Meme kanseri genellikle ağrımaz kabul edilse de çok nadir görülen özel bir meme kanseri tipi olan inflamatuar meme kanserinde hastalar meme derisinde kızarıklık sertleşme ve ağrı ile başvurmaktadır. Tüm bu olasılıklar göz önüne alındığında, her ne kadar genellikle iyi huylu bir nedene bağlı olsalar da meme ağrısı şikayetiniz olduğunda vakit kaybetmeden hekiminize danışmalı ve muayene olmalısınız.
Meme Ağrısı Tedavisi Nasıldır?
Meme ağrısı ile başvuran hastalarda ağrının karakteri, süresi, yayılması, adet ile olan ilişkisi ayrıntılı sorgulanarak yine ayrıntılı meme muayenesi yapılmalıdır. Meme ağrısı ile başvuran hastalarda bazen açık kahve, yeşil, sarı meme başı akıntıları da görülmektedir. Bu genellikle fibrokistik meme dediğimiz memenin iyi huylu kistik yapısına bağlıdır. Ancak her ne kadar iyi huylu kistlerden dolayı olduğu düşünülse de mutlaka meme başından gelen bu akıntılardan örnek alıp içerisindeki hücreler incelenmelidir. Meme ağrısı ile başvuran hastalarda gerekli sorgulama ve tetkikler yapıldıktan sonra çoğunlukla neden olarak tespit edilen iyi huylu rahatsızlıklar ilaçlar ve bazı yasaklar ile tedavi edilecektir. Örneğin şiddetli meme ağrısı olan hastalarda kafeinli içecekler ve bazen tuz alımı kısıtlandığında ağrıların belirgin bir biçimde azaldığı görülmektedir. Enfeksiyon tespit edilen hastalarımızda ise meme enfeksiyonuna en sık neden olan stafilokok bakterisine karşı etkili antibiyotik tedavileri uygulanmalıdır.

Meme Abseleri
Meme enfeksiyonlarında bazen geç kalınarak meme abseleri oluşmaktadır. Meme ağrısı yanında yüksek ateş, memede kızarıklık ve bazen de koltuk altlarında ağrılı şişlikler ile başvuran bu hastalarda meme ultrason filmleri ile abse varlığı tespit edilmelidir. Absenin tedavisi yüzyıllardır değişmemiştir. Abseler gerek memede gerekse diğer organlarda olsun kana karışmamaları için mutlaka en kısa sürede boşaltılmalıdırlar.
Meme Başı Akıntısı Nedir?
Meme başı akıntısı tek veya çift taraflı beyazımsı, sarı kahve ve yeşil tonlarında sıklıkla iyi huylu nedenlere bağlı bir şikayettir. Bazen kendi kendine gelebileceği gibi sıklıkla elle sıkma ile hastaların kendi kontrolleri veya rutin meme muayeneleri sırasında gelmektedir. İyi huylu bu akıntılar meme başı sıkma ile birden fazla kanaldan gelirler. Kötü huylu meme başı akıntıları genellikle tek bir kanaldan gelen kanlı olarak gelen akıntılardır. Ancak şunu da unutmayalım ki her kanlı meme başı akıntısı nedeni kanser değildir.
Meme başı akıntısı ile başvuran hastalarımız öncelikle herhangi bir ilaç almadıkları yönünden sorgulanır. Çünkü çeşitli hastalıklarda kullanılan pek çok ilaç iyi huylu meme başı akıntılarına neden olabilmektedir. İlaçların yan etkilerine bağlı olan akıntılar sıklıkla iki taraflı ve kanamasızdır. Meme başı akıntısı ile başvuran hasta kullandığı ilaçlar açısından değerlendirildikten sonra elle sıkma ile akıntı rengi, kıvamı, miktarı ve aynı anda kaç delikten geldiği incelenir. Mümkün olur ise bu akıntıdan içerisindeki hücreleri incelemek üzere ağrısız bir biçimde örnek alınabilir. Ardından meme muayenesi yapılarak meme başı arkasında veya derinde içeride herhangi bir kitle ya da sertlik olup olmadığı araştırılır. Koltuk altlarında mevcut lenf nodlarının büyüklükleri kontrol edilir. Akıntıya neden olabilecek herhangi bir sebep olup olmadığı araştırılır. Her zaman bir sebep bulunamayabilir.
Doğum yapmış ve emzirmiş kadınlarda meme başından sıkma ile süt renginde akıntılar gelebilmektedir. Ancak süt vermediği halde meme başından aniden süt rengi akıntı gelen hastalarda kanda prolaktin hormonu düzeyi ölçülmelidir. Bu hormonun kanda seviyesinin yükselmesi meme başından süt rengi akıntılara neden olabilmektedir. Bazı meme rahatsızlıkları ve beyinde hipofiz bölgesinde yer alan genellikle iyi huylu kitleler bu hormonu arttırarak meme başından süt gelişine neden olabilir. Tek taraflı ani başlayan kendi kendine veya sıkma ile gelen meme başı akıntılarında altta yatan nedenler iyi huylu süt kanalı papillomları, süt kanalı bozulmaları, memenin iyi huylu fibrokistik rahatsızlığı olabilir.
Ancak bazen böyle bir akıntı kanser belirtisi de olabilir. Süt kanalı papillomları bazen mamografi ve meme ultrasonlarınızda görülemeyecek kadar küçük olabilir.Bu durumlarda tespit amaçlı süt kanalı içini gösteren duktografi adını verdiğimiz özel filmler çekilebilir. Bu filmler sonucunda hem kesin tanı koymak hem de akıntıyı gidermek amacı ile sorun yaratan süt kanalının cerrahi ile alınması tavsiye edilebilir. Bu cerrahiler gerektiğinde genel anestezi ile uygulanabilen kısa cerrahilerdir. Meme başınızın çevresel hizası takip edilerek açılıp sorun yaratan kanal veya kanallar çıkarılabilmektedir. Ardından estetik dikiş olarak bilinen ancak tıpta subkütiküler dikiş olarak tanımlanan şekilde giriş yeri kapatılarak minimum izler kalmaktadır.
Meme Enfeksiyonu ve Meme Absesi Nedir, Nasıl Tedavi Edilir?
Meme enfeksiyonunun diğer adı mastit'tir. Meme enfeksiyonlarına en sık neden olan bakteri ise Stafilokokkus Aureus bakterisidir. Meme enfeksiyonları genellikle memede bir noktada başlayan ağrı, acıma ve batma ile başlar. Birkaç saat veya bir gün içerisinde enfeksiyon gelişen bölgenin derisi kızararak şişmeye başlar. Ayrıca bu bölgede hissedilen ağrı ve acıma şiddeti de zamanla artar. Hastaların çoğu birkaç gün bekleme eğiliminde olup belki geçeceğini düşünür. Bazen kuvvetli bir bağışıklık sistemi ile gerileme görülür ancak bazen de çok kısa bir sürede enfeksiyon alanı genişleyerek ortasında çeşitli büyüklüklerde abse yani irin toplanmasına neden olur.
Bu gelişme ile birlikte yaygın vücut kırgınlığı, halsizlik, bazen de ateş ve titreme husüle gelir. Abse tedavisi yüzyıllardan beri değişmemiştir. Derhal boşaltılmalıdır. Meme cildine kadar ulaşmış küçük abseler bazen deri uyuşturulduktan sonra boşaltılabilir. Ancak bazen de ister yüzeyde, ister derinde olsun abse içerisinde pek çok odacık gelişmesi nedeni ile ameliyathanede boşaltılmaları gerekir. Bu durum genel anestezi altında çeşitli cerrahi aletler ile abse kovuğunun tam olarak boşaltılmasını gerektirir. Hastanın bir veya birkaç gün hastanede yatışını gerektirir. Hemen her zaman abseyi boşalttıktan sonra dren adını verdiğimiz plastik kanallar takılmasını gerektirir. Taburcu olan hastalarının yine de sık sık kontrollere çağırılmasına neden olur. Zamanında boşaltılmayan meme abseleri çok nadir de olsa sepsis adını verdiğimiz hayati tehlikesi bulunan tıbbi duruma neden olmaktadır.
Kara merhem veya soğan kabuğu gibi geleneksel tıp dışı yöntemler ile bekleyerek cerahati akıtmaya çalışan hastalar mutlaka en kısa sürede hekime başvurmalıdır. Meme enfeksiyonları ve abselerde zamanlama hayati olup bu tip yöntemler ile vakit kaybetmek doğru değildir. Meme enfeksiyonları en sık emziren annelerde görülmektedir. Bu sıklıkla yeterli miktar ve çeşitlilikte beslenemeyen, yeterli miktarda dinlenemeyen, yeterli miktarda uyuyamayan bağışıklık sistemiz zayıflamış annelerde görülür. Hatalı emzirme teknikleri veya bebeğinizin damak veya dişlerinin meme başı ve çevresinde oluşturduğu yaralardan içeriye ulaşan bakterilerce oluşturulmaktadır.
Emziren annelerde meme enfeksiyonlarının abseleşmeden tedavisi bilhassa önem arz eder. Çünkü abseleşme sonrası gerek poliklinik ortamında, gerekse ameliyathane ortamında boşaltılan bu abselerin cilde açıldığı cerrahi kesi yerlerinden ya da drenlerinin çekildiği noktalardan zamanla süt de kaçacağı için iyileşmeleri uzun zaman alabilmektedir. Bazen hiç tercih edilmediği halde anneler bebeklerini sütten kesmek zorunda kalabilmektedirler. Bazen de ağız yoluyla verilen ilaçlar vasıtası ile annenin süt üretiminin kesilmesi gerekmektedir. Siz emziren anneler, lütfen bu konuda dikkatli olarak gerek memede kızarıklık gerek meme başı yaralarında en kısa sürede hekiminize başvurunuz. Zira anne sağlığı kadar bebeklerimizin sağlığı ve gelişimi de son derece önemli olup meme abselerinin gelişiminin ileride bebeğinize yeterli ve gerekli miktarda süt vermenizi engelleyebileceğini unutmayınız.
Obezite kısaca vücutta aşırı yağ birikimi olarak tanımlanabilir. Dünya sağlık örgütünün tanımlaması ile vücutta hastalıklara neden olacak şekilde ve oranda aşırı yağ birikmesidir.
Tıbbi olarak obezite hastalığı şeklinde adlandırılmaktadır.
"Morbidus", Latince sağlıksız anlamına gelen bir kelime olup "Morbid Obezite" hastalıklara neden olacak şekilde aşırı kilolu olma durumu için kullanılan terimdir.
Obezite, ilerledikçe diğer başka hastalıklara neden olan genetik ve çevresel faktörlerle doğrudan ilişkili bir rahatsızlıktır. Obezitenin yol açtığı hastalıklardan en önemlileri şeker hastalığı, hipertansiyon, inme, uyku apneleri, kolesterol yüksekliği, kalp-damar hastalıkları ve kalp krizidir. BMI ( body mass index ) yani vücut kitle indeksi adı verilen bir test ile varlığı ve şiddeti ölçülmektedir. Bu ölçümde boy ve kilo oranı hesaplanarak obezite varlığı ve kategorisi belirlenmektedir.

Vücut Kitle Endeksi Testine Göre Obezite Hastalığı Nasıl Ölçülür?
Dünya sağlık örgütünün sınıflandırması aşağıdaki gibidir:
*Vücut kitle indeksi 20-24.9 kg/m2 arası NORMAL
*Vücut kitle indeksi 25-30 kg/m2 arası FAZLA KİLOLU
*Vücut kitle indeksi 30 kg/m2 üzeri OBEZİTE
*Vücut kitle indeksi 40 kg/m2 üzeri MORBİD
*Vücut kitle indeksi 50 kg/m2 arası SÜPER OBEZİTE
Obezite değerlendirilmesinde sadece vücut kitle indeksi yeterli değildir. Ayrıca yağlanma miktarı ve dağılımı da ölçülmelidir. Kalça ve bel indeksi, deri kıvrım kalınlığı, kalça ve bel çevresi ölçümleri ve değerlendirmeleri için MR, Bilgisayarlı Tomografi ve Ultrasonografi kullanılmaktadır.
Obeziteden kurtulmak amaçlı yapılan cerrahilere obezite cerrahisi veya bariatrik cerrahi adı verilmektedir. Bu ameliyatlar ile hem sağlıklı kilolarınıza dönmeniz hem de obeziteden kaynaklanan hastalıklardan kurtulmanız sağlanmaktadır. Son yıllarda laparoskopik yani kapalı obezite ameliyatları ile hastaların iyileşme süreleri de kısalmıştır. Obezite hastalarında sadece spor ve diyetle kombine edilen girişimlerde yaklaşık % 10 oranında başarılabilen kilo kayıpları obezite cerrahisi sonrası genellikle ilk yılda % 80 oranlarına ulaşmaktadır.
18-60 arası yaşlarda uygulanabilen obezite ameliyatlarının uygulanabilmesi için bazı şartlar sağlanmalıdır.
Bu şartlar aşağıda sıralanmıştır:
-Öncelikle ameliyata engel bir durumun olmaması
-En az 5 yıldan beri tedavi edilemeyen obezite varlığı
-Vücut kitle indeksinin 40'ın üzerinde olması veya obeziteye bağlı hastalıklara sahip olan 35-40 yaş arası hastalar
-1 yıl boyunca ilaç kullanımı ve diyet yapılmasına rağmen hastalığın gelişiminde herhangi bir değişiklik olmaması
-Herhangi bir hormon hastalığı varlığı bulunmaması
-Alkolizm ve uyuşturucu kullanımı olmaması
-Hastanın operasyon öncesi ve sonrası obezite ekibi ile tam uyumluluğu
Obezite ameliyatları 3 ana gruba ayrılır. Bunlar kısıtlayıcı ameliyatlar, besin emilimini bozan ameliyatlar ve son olarak hem kısıtlayıcı hem de besin emilimini bozan ameliyatlardır. Kısıtlayıcı ameliyatlardan olan laparoskopik sleeve gastrektomi (tüp mide) ameliyatları günümüzde başarı ile uygulanmaktadır. Bu ameliyatlardan sonra obesite ekibi ile tam uyum sağlanmalı, beslenme uzmanı ile yeni bir beslenme sistemine vücut hazırlanmalı ve ömür boyunca uygulanmalıdır.
Gastrik by-pass diğer yöntemlerden en eskisi olup bugüne dek en çok uygulanmış cerrahi tipidir. Öncelikle yemek borusu ve mide bileşkesine yakın bölgede yer alan mide dokusunun kullanıldığı yaklaşık 30 ml hacminde küçük bir mide oluşturulur. Yeni oluşturulan bu küçük hacimli mideye ince bağırsaklar belli mesafelerden bağlanır.
Gastrik by-pass ameliyatı sırasında ince barsakların bağlanması 2 farklı türde sağlanır. İlkinde ince barsaklar kesilmeden halka şeklinde yeni mideye bağlanır. İkincisinde ince barsaklar ortasından kesilip bir ucu yeni mideye diğer ucu da yine bağırsağa belli bir mesafeden bağlanır. İlk yöntemin diğer adı mini gastrik bypass'tır. İkinci yöntemin tıp dilindeki adı ise Roux en Y gastrik by-pass'tır. Bu iki yöntemin sonuçları yaklaşık olarak aynıdır. Bu ameliyatlar hem kısıtlayıcı hem de besin emilimini bozucu ameliyatlardır. Bu nedenle ameliyat sonrası hastalar hem az yer, hem de yedikleri az emilir.
Gastrik by-pass ameliyatlarında mide barsak sistemindeki hormonal değişim tüp mide ameliyatlarına göre daha belirgindir. Açlık hissi azalır ve kan şekerleri düzelmeye başlar.
Kısıtlayıcı ameliyatlardan olan tüp mide ameliyatları kısaca midenin % 80'inin çıkarılmasıdır. Mide hacmi azalması ile daha az kalori alma hedeflenmektedir. Ancak asıl etkisi açlık-tokluk ve kan şekerini düzenleyen hormonlar üzerine olan olumlu etkisidir. Tüp mide ameliyatları, gastrik bypass ameliyatlarına göre daha az komplikasyonlu bir ameliyatlardır. Yine tıpkı gastrik bypass ameliyatları gibi kısa sürede kan şekeri seviyelerinin düzelmesi, iştahın azalması sağlanabilmektedir. Ayrıca by-pass yöntemi gibi mide barsak yolları değiştirilmemektedir. Hastanede kalış süresi daha kısadır.
Ameliyat sonrası hastaları yepyeni bir yaşam beklemektedir. Obezite ekibinizin bir parçası olan beslenme ve diyet uzmanınız desteği ile öğün sayı ve porsiyon düzenlemeleri, gerekli kalsiyum ve vitamin destekleri, az karbonhidrat ve yüksek proteinli beslenme ile fizik egzersiz önerileri sizlere yeni hayatınıza uyum sağlamada kolaylıklar sağlayacaktır.
Pankreas bezi midenin arkasında yerleşik yumuşak kıvamda, yaprak şeklinde pembemsi renkte bir organdır. Başlıca görevi yediğimiz yiyecekleri sindirmeye yarayan pek çok enzim salgılamak ayrıca vücudumuzun şeker metabolizmasını düzenleyen insülin ve glukagon adlı hormonları salgılamaktır. Pankreas kanserinin nedeni kesin olarak bilinmemekle birlikte bu hastalığa yol açan pek çok risk faktörü mevcuttur. Bu risk faktörleri alkol ve sigara kullanımı, uzun süreli müzmin pankreas iltihabı, aile geçmişinizde pankreas kanseri bulunması, yağ oranı yüksek gıda tüketimi, şeker hastalığı gibi faktörlerdir. Erkeklerde ve 40 yaşın üzerinde daha sık görülür. Endüstride kullanılan kimyasal maddelere maruz kalan kişilerde pankreas kanseri riskinin arttığı düşünülmektedir. Pankreas kanserinin erken tanısı hayat kurtarıcıdır ne yazık ki erken tanı nadiren ve tesadüfi olarak konabilmektedir. Pankreas kanseri yine ne yazık ki erken dönemde hiçbir belirti vermez.
Şikayetler
Genellikle tümör büyümesi ile orantılıdır. Bu hastalığa ait belirtiler ortaya çıktığında genellikle hastalık oldukça ilerlemiş haldedir. Pankreas kanseri belirtileri iştahsızlık, kilo kaybı, karın üst kısımlarında bazen sırta vuran ağrılar, nedeni bilinmeyen hızlı kilo kayıpları, bulantı, sarılık, dışkı renginde açılma, halsizlik, çabuk yorulma, depresyon olabilir. Bu hastalıkta erken tanı koyabilmek için, eğer ailenizde pankreas kanseri mevcut ise düzenli aralıklar ile takipler yaptırmalısınız. Pankreas kanserine bağlı karın ağrısı genellikle yemekten sonra başlar. Yatar pozisyonda ağrı şiddetlenebilir. İlk zamanlarda gelip geçici olan bu ağrı atakları zaman içerisinde sürekli bir hal almaya başlar.
Ayrıca pankreas kanseri bu organa yapışık konumdaki mide ve on iki parmak bağırsağınızda da geçiş zorluğu ve tıkanmalara neden olabilir. Pankreas kanserinde sarılık genelde tıkanıklığın oluştuğu geç dönemde ortaya çıkar. Göz aklarında sararma, soluk renkte dışkılama ve zamanda deride de ortaya çıkan sarılık ile birlikte şiddetli kaşınmaları da beraberinde getirir. Ancak her sarılık sadece pankreas kanseri değil iyi huylu pek çok hastalığın da belirtisi olabilir. Bunlar hepatit, safra kesesi taş ve çamuru ya da safra kesesi iltihabı olabilir. Pankreas kanserinde iştahsızlık, yediğiniz besinlerden tat alamama ve hızlı kilo kayıplar görülebilmektedir. Ayrıca soluk renkte, yağlı ve pis kokulu dışkılama meydana gelebilmektedir.
Vücutta pankreasın görevini tam yapamaması nedeni ile düzgün sindirilmemiş gıdalar zamanla ishal gibi sorunlara neden olmaktadırlar. Bunun sonucunda ise kilo kayıpları artmaktadır. Bulantı pek çok sebebe bağlı olabileceği gibi pankreas kanserlerinde de müzmin bulantılar görülebilmektedir. Eğer pankreastaki kitle kanalları tıkar ise ateş ve titremelere de neden olabilmektedir. Pankreas kanseri tanısında şüphe büyük önem taşır. Bazen hiç önemsemediğiniz basit bir şikayet hekiminizi erken teşhise götürebilecektir.
Karın ultrasonları, karın tomografileri ile pankreas beziniz incelenir.
Safra yediğimiz yağların sindirilmesi için gerekli yeşil-turuncu renkte bir sıvıdır. Safra sıvısının üretimi karaciğer tarafından yapılmaktadır. Yani sanılanın aksine safra kesesinin görevi safra sıvısını üretmek değil, depolamak ve karıştırmaktır. Günlük yaklaşık 1 litre kadar yapılan bu üretimle karaciğerden aşağı safra kesesine gönderilen bu sıvı burada harç makinesi misali karıştırılıp kullanıma hazır tutulur. Sadece yemeklerde değil ağzımıza attığımız küçük bir kraker veya bisküvide bile yağ bulunduğu aşikardır. Mide bu besini karıştırırken hormonlar yolu ile safra kesesine haber gönderir. Safra kesesi de kolesistokinin isimli bir hormon vasıtası ile karıştırmakta olduğu bu sıvıyı kuvvetli kasılmalar yoluyla yine aşağı on iki parmak bağırsağınızın içerisinde papilla adını verdiğimiz bir delikten akıtır. Karaciğerden başlayarak on iki parmak bağırsağınızda biten bu otobana pankreas bezinizden de bir ara yol bağlanır. Pankreas, besinlerin emilebilmesi için gerekli eritici sıvılarını bu ara yol ile ana safra kanalına eklemiş olur. On iki parmak bağırsağına ulaşmış haldeki yağlı besin yığını burada safra sıvısı ile sarılır. Safra bu karışımdaki yağları eriterek emilebilir hale getirir. Sonrasında barsaklarımız tarafından emilerek işlenmek üzere karaciğere gönderir.
Safra Taşları ve Safra Çamurunun Belirtileri
Toplumda yapılan bazı çalışmalara göre % 10'ları bulan safra taş ve çamur olma sıklığı gözönüne alındığında yukarıda bahsedilen pek çok hasta hekimlere veya acillere başvurmaktadır. Bazı safra taşları sessizdir. Yani hiçbir şikayete neden olmadan yıllarca sessiz kalabilir. Sadece yağlı yemekler, yumurta veya zeytin gibi besinler tükettiğinizde hafif mide ağrısı, şişkinlik, karın ve sırt ağrısına neden olacaktır. Kısa ve gelip geçici olduğunda çoğu kez yemeği fazla kaçırdığınızı düşüneceksiniz. Ancak unutmayınız ki siz yağlı besinler tükettikçe safra keseniz kasılacak ve her kasılma ile bu taşlar kanala girmeye çalışacaklardır. Kese içerisinde potansiyel risk şeklinde bekleyeceklerdir.
Safra Taşları ve Safra Çamurunun Riskleri
Vücudumuzun normal işleyişi sırasında safra kesesi içerisinde bulunan taş veya çamurun sorun yaratma potansiyeli aşikardır. Safra kesesi içerisindeki safrayı kanallara akıtırken kasılmaların da etkisi ile taş veya çamur yerinden ayrılıp bu kanallara akabilir. Yine sanılanın aksine küçük taşlar veya çamur büyük taşlardan daha fazla tehlikelidir. Zira safra kanallarınızı tıkayarak sarılık ve iltihaba neden olabilir. Daha da kötüsü eğer ana yola bağlanan pankreas kanalına girmeyi başarabilirler ise çok daha tehlikeli bir durum olan pankreatit yani pankreas bezi iltihabına neden olabilir. Büyük taşlar ise örneğin safra kesesi iltihabı, safra kesesi gangreni, safra kesesi delinmesi risklerini oluşturabilir.
Son Güncelleme : 22.04.2026 14:48
© 2023 Tasarım ve Yazılım: Essente Bilişim | Tüm Hakları Saklıdır