Ortopedi ve Travmatoloji Bölümü, kas-iskelet sistemi hastalıklarının tanı ve tedavisinde, hastanemizde yer alan tüm bölümlerle dayanışma ve işbirliği içinde, teknolojinin geniş olanaklarından yararlanarak, hastalara en uygun tedaviyi bilimsel düzeyde planlamakta ve uygulamaktadır. Hastalar, tedavi planları ile ilgili olarak uzman doktorlarımız tarafından tüm ayrıntılarıyla bilgilendirilmektedir. Ortopedi ve Travmatoloji, son yıllarda teknoloji ve bilimsel ilerlemelerin ışığında belki de en hızlı ilerleyen, değişen hatta kapsamı genişleyen bir daldır.
Artroskopik diz cerrahisi işleminde doktor artroskopi ya da başka araçları kullanarak dizdeki hasarı tespit ve gerekli tedaviyi uygular.
Menisküs (fibrocartilage) kemiklerle diz eklemleri arasında bulunan lastiğe benzer bir parçadır. Artroskop, bir ucunda ışık olan ve dizin içinin görüntüsünü tv monitörüne gönderen ince bir borudur. Artroskop yaklaşık olarak bir kurşun kalemin çapı kadardır.
Ne Zaman Uygulanır?
Bu işlem, diz içi menisküs, bağ ve kıkırdak hasarının tespit ve tedavisinde kullanılmaktadır.
Nasıl Uygulanır?
Genel, bölgesel ya da lokal anestezi verilecektir. Genel anestezi , kaslarınızı gevşeterek sizi derin bir uykudaymışsınız gibi hissettirecektir. Lokal ve bölgesel anestezilerin her ikisi de vücudun bir kısmını uyuştururken uyanık kalırsınız. Anestezi türlerinin hepsi acı çekmenizi önlemek içindir.
İşlem Sonrasında Ne Olur?
Aynı gün evinize dönebilirsiniz. Bacağınızı yüksekte tutmanız gerekmektedir. En az 2-3 gün boyunca kendinizi yormayın. Doktorunuz izin verene kadar sizi zorlayacak aktivitelerden uzak durun.
Ameliyat sonrasında;
-Normal yürümeye başlamak doktor kontrolünde olacaktır.
-Bacağınızı kaldırarak bileğinizin dizinizden, dizinizin kalçalarınızdan yüksekte olmasını sağlayın.
-Belirtiler geçene kadar dizinizin üstüne günde 3-4 defa 20 ila 30 dakika süreyle buz koyun.
-Mümkün olan en kısa zamanda dizinizi bükmeye başlayın.
-Eğer kıkırdağınız tedavi edildiyse ama yontulmadıysa doktorunuz bacağınıza yük binmemesi için sizden koltuk değeneklerinizi daha uzun süre kullanmanızı isteyebilir.
Faydaları Nelerdir?
Artroskopi, açık diz ameliyatı yapmadan ya da büyük kesikler açmadan dizinizin tedavi edilmesini sağlar. Açık diz ameliyatından daha kısa sürede iyileşir.
Ne Zaman Doktora Başvurmalıyım?
-Eğer açılan deliklerde fazla akıntı varsa,
-Olağandışı bir ağrı varsa,
-Diziniz kilitlenerek sabit kalırsa,
-Ateşiniz yükselirse,
-Derin ven trombozu belirtileri oluşursa,
-Enfeksiyon belirtileri ortaya çıkarsa hemen doktorunuza başvurun.
Aşil tendonu, vücudun en güçlü kas kompleksi olan gastro-soleus’u topuk kemiğine bağlayan tendondur. Temel görevi vücudu parmak ucunda yükseltmek ve yürüme-koşma sırasında vücudun öne doğru ivmelenmesini sağlamaktır.
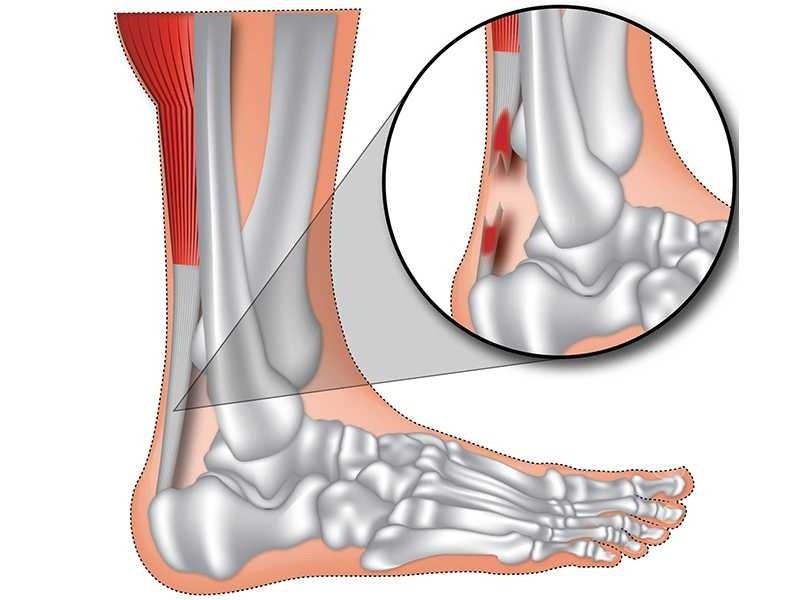
Aşil tendonu oldukça dirençli olmasına rağmen bazı ani yüklenmeler sırasında kopabilir. Bu kopmaların büyük bir bölümü spor aktiviteleri sırasında 30 yaş üzeri bireylerde olmaktadır. Özellikle amatör sporla uğraşanlarda daha sık aşil tendon yırtığı görülmektedir. Bunda en önemli etken de, spor öncesinde gerekli ısınma ve germe hareketleri yapmadan spor aktivitesine başlanılmasıdır. Halı sahada yapılan futbol aktivitesi bunun tipik bir örneğidir. Genellikle haftada bir defa antrenmansız yapılması aşil tendon yırtığına zemin hazırlayan faktörlerdendir. Tendon yırtığı çoğunlukla karşılaşmanın başlangıcında oluşur ve direk travma yoktur. Koşma sırasında ani bir patlama sesi hissedilir ve bazen yanındakiler bile duyabilir. Aşil tendonu kopan ısrarla arkadan tekme geldiğini veya taş atıldığını söylese de, aslında böyle bir şey yoktur. Hissettiği çarpma duygusu kopma sırasında aşil tendonun çevreye verdiği balistik duygudur.
Kopma sonrasında ağrı olur fakat çok şiddetli değildir. Baldırda ani boşalma olduğu için yürüme oldukça zor olur fakat bazı hastalar hastaneye yürüyerek gelebilirler. Bu nedenle yürüyebilmek aşil tendonunun kopmadığı anlamına gelmeyebilir.
İlk müdahale buz uygulaması, bandaj sarılması ve yüksekte tutma şeklinde olmalıdır. Hastanın rahatı için hareketsiz bırakmak amacıyla geçici atel uygulaması yapılır. Aşil tendon kopmasının standart tedavisi cerrahi yöntemlerle tendonun dikilmesidir. Bazı nadir durumlarda alçı ile tedavi yapılabilse de, tercih edilen bir yöntem değildir. Ameliyat sonrasında cerrahın tercihine bağlı olarak alçı veya bot kullanımı gerekebilir. Her ne kadar erken dönemde üzerine yük verdirenler varsa da, iyileşme döneminde tendonun hassas olduğu ve çok fazla yük taşıdığı düşünülürse, cerrahi sonrasında bir müddet hareketsiz bırakma ve üzerine yük verdirmeme güvenlik açısından her zaman daha avantajlıdır. Tendonun iyileştiğinden emin olduktan sonra fizik tedavinin başlanması, hareketsizlik sırasında kaybedilen kas gücünün kazanılması açısından çok önemlidir.
Halluks Valgus latince bir kelime olup halluks ayak başparmağı, valgus ise dışarı doğru anlamına gelmektedir. Kadınları çok daha fazla etkileyen bu deformitede ayak başparmağının uç bölümü dışarı doğru dönmekte ve bu nedenle parmağın iç tarafındaki kemik belirgin olmaktadır.
Halluks Valgusun kesin tespit edilmiş bir sebebi yoktur. Genetik olduğu varsayımları olsa da, kesin olarak ispatlanmış değildir. Yalnız ayakkabı kullanımıyla yakın bağlantılı olduğu bilinen bir gerçektir. Bu tespiti en çok doğrulayan bulgulardan birisi de ayakkabı kullanımının olmadığı birçok Afrika yerli kabilelerinde bu rahatsızlığın yok denecek kadar az görülmesidir. Kadınların çalışma hayatında daha fazla yer almasıyla ve moda takibinin oluşturduğu etkiyle kadınların daha fazla dar burunlu ve yüksek topuklu ayakkabı kullanmalarıyla bu deformitenin sıklığının arttığı bir gerçektir.
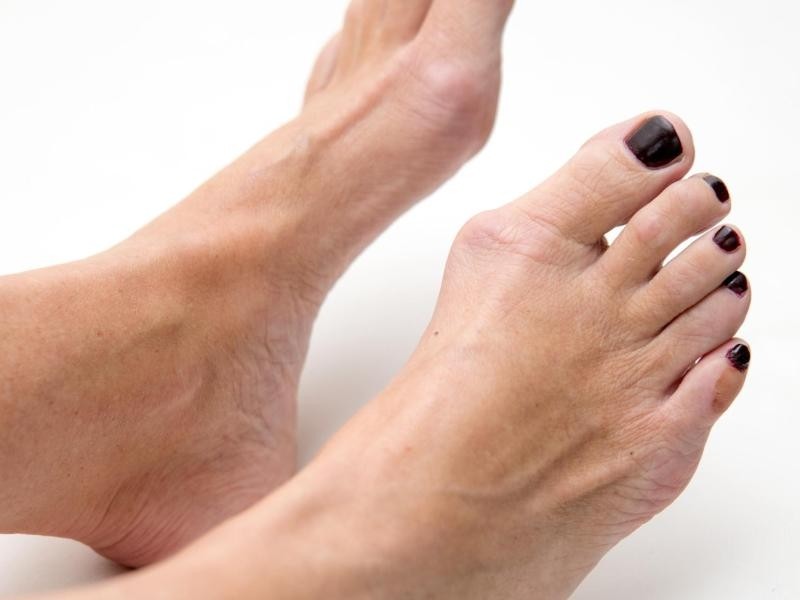
Halluks valgus zaman içerisinde ilerleyen bir deformitedir. Bu nedenle her deformite aynı ciddiyette değildir. Bu derecelendirmede hastanın şikayetleri önemli olsa da asıl belirleyici olan açılardır. Başparmak kemikleri arasında ortama 10 derecelik bir açı normal kabul edilirken, 20 dereceye kadar olan halluks valgus hafif, 20-35 derece orta, 35 derece üzeri halluks valgus ise ileri dereceli olarak sınıflandırılır.
Hastaların büyük çoğunluğu kozmetik durumdan rahatsızlık duyarak başvursa da, halluks valgus’ta asıl şikayet ağrıdır. Parmağın dışarı dönmesiyle iç tarafta olan kemik çıkıntının ayakkabı vurmasıyla kızarması, şişmesi ve ağrı oluşturması en sık görülen şikayettir. Zaman içerisinde deformitenin artmasıyla ayak tabanında nasır oluşumları ve diğer parmaklarda da bozulmaların oluşması görülebilir.
Rahatsızlığın başlangıç dönemlerinde kalıcı olarak rahat ayakkabı kullanımı hem ağrının geçmesi hem de deformitenin ilerlememesi için şiddetle tavsiye edilmektedir. Ayakkabı vurması sonucu oluşan kızarıklık ve ağrı için buz uygulaması faydalıdır. Parmak arası makara veya gece ateli kullanımı önerilen tedavi yöntemlerinden olsa da, hem kullanım zorluğu hem de faydasının tartışmalı olması nedeniyle tercih edilmemektedir. Her iki ayak başparmağına lastik geçirilerek dışa doğu yapılacak olan germe egzersizleriyle parmak kasları güçlendirilebilir ve fayda sağlayabilir.
İlerlemiş ve her türlü rahat ayakkabı kullanımına rağmen devam eden ayak deformitelerde cerrahi tedavi kesin ve tek çözümdür. İlerlemiş halluks valgus’un diğer parmakları da bozacağı ve rahatsızlığın daha karmaşık hale gelebileceği unutulmamalıdır. Bu nedenle ihtiyaç olan durumlarda sorunun cerrahi yöntemlerle çözülmesi düşünülmelidir.
Ayak bilek burkulması en sık görülen bağ yaralanmasıdır. Çok büyük oranda ayağın içeriye doğru dönmesiyle, ayak bilek dış taraftaki bağların yaralanmasıyla oluşur. Ayak bilek dış yan bölümde 3 bağ bulunur. Bu bağlar önden arkaya doğru zayıftan güçlüye doğru sıralanmışlardır. En önde bulunan bağ en zayıf bağdır ve burkulma sırasında en sık ve ilk hasar görenidir. Bu nedenle ayak bilek burkulmalarının büyük çoğunluğunda ayak bilek ön tarafta şişlik ve ağrı oluşur. Burkulma sırasında travmanın şiddetine ve süresine göre ayak bilekteki diğer bağlarda etkilenebilir ve burkulmanın şiddeti ve ciddiyeti artmış olur.
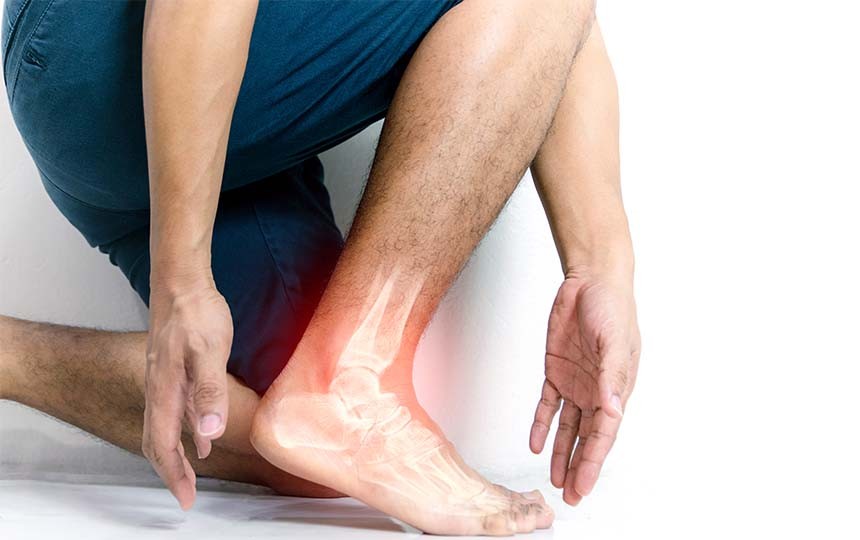
Ayak bilek burkulmalarında travmanın şiddeti burkulmanın ciddiyetini belirleyen en önemli faktördür. Her burkulmanın şiddeti aynı olmayacağı için, oluşan hasarlar da farklılık gösterir. Fakat hasarın derecesi faklı olsa da, ayak bilek burkulmalarının büyük bölümünde bağ yırtıkları oluşur. Bu tek bağ yırtığı veya çoklu bağ yırtığı olabilir. Ayak bilek burkulmalarında bağ yırtığı beklenilen bir problem olduğu için, pratik uygulamada erken dönemde bağın durumunu görmek için standart olarak MR çekilmesi gerekmemektedir. Yalnız bağ yırtılmasıyla beraber oluşabilecek kemik ve kıkırdak problemlerinin tespiti için ayak bilek grafilerinin çekilmesi önerilmektedir.
Ayak bilek burkulmalarında ilk yapılacaklar her akut kas iskelet travmasınında yapılması önerilen istirahat, buz uygulaması, yüksekte tutma ve elastik bandaj uygulamasıdır. İlk etapta yapılacak bu işlemlerle ayak bilek eklem kapsülündeki şişmenin ve kanamanın en aza indirilmesi ve ağrının azaltılması hedeflenmektedir. Ayrıca kapsüldeki şişlik ve kanama ne kadar az olursa, iyileşme süresi de o kadar kısalacaktır. Ayak bilek burkulmalarında eskiden 3 hafta süreyle alçı uygulaması yapılıyor olsa da, bu uygulama terk edilerek mümkün olduğunca fonksiyonel rehabilitasyonla iyileşme süreci hızlandırılmaktadır. Fakat yine de burkulma sonrasında kısa süreli de olsa istirahat edemeyecekler veya üzerine basma sırasında çok ağrısı olanlar için 1 haftalık kısa süreli alçı tedavisi yapılabilir.
Ayak bilek burkulmasında iyileşme süreci burkulmanın derecesine göre 3-6 hafta arasında sürebilir. Fizik tedavi bu süreci hızlandırmakta ve tekrarlayan burkulmaların önlenmesinde önemli yer tutmaktadır. Ağrının 4 haftadan fazla devam ettiği durumlarda, filmlerle tespit edilememiş olan kıkırdak hasarını görmek için MR çekilmesi tavsiye edilmektedir.
Ayak bilek burkulmalarının %95’i tama yakın iyileşir. Sadece % 5’lik bölümde kalıcı bağ hasarına bağlı olarak tekrarlayan burkulmalar devam edebilir. Tekrarlayan burkulma diyebilmek için bir sene içerisinde aynı ayak bileğinde 6 ve daha üzerinde burkulma olması gereklidir. Bu durumda kalıcı bağ yaralanması ve ayak bilek instabilitesinden bahsedilebilir. Uygun tetkikler sonrasında bağ rekonstrüksiyonuna yönelik cerrahi tedavi gerekebilir.
Ayak bilek kıkırdak problemlerinin büyük bölümü travmaya bağlı gelişir. Bu travmanın en sık sebebi ise ayak bilek burkulmalarıdır. Klasik bir ayak bilek burkulması sonrasında % 95’inde tama yakın iyileşme gerçekleşirken, geriye kalan bölümünde ise tekrarlayan burkulmalar veya kıkırdak problemlerine bağlı uzun süreli ağrılar ortaya çıkabilir. Ayak bilek burkulması sonrasında ortalama 3-4 hafta içerisinde ağrıda belirgin derecede iyileşme olur. Bu süreden daha fazla devam eden ayak bilek ağrılarında kıkırdak problemleri düşünülebilir. Bazı nadir durumlarda, burkulma veya travma olmadan da ayak bilek kıkırdak problemleri olabilir fakat bu durum nadirdir.
Tüm kıkırdak hasarlarında olduğu gibi, ayak bilek kıkırdak sorunları da uğraşması ve tedavisi zor olan problemlerdir. Kıkırdak hasarının kendi kendine iyileşme potansiyeli sınırlı olarak ancak 15-16 yaş altında olabilir. Ergenlik öncesinde olan ayak bilek kıkırdak hasarlarında alçı ve diğer hareketsiz bırakma yöntemleriyle kıkırdakta belli bir dereceye kadar iyileşme olabilir fakat bu yaş grubunun üzerinde alçı veya üzerine yük vermeme yöntemlerinin kıkırdak hasarının iyileşmesi üzerine etkisi yoktur.
Ayak bilek kıkırdak hasarında tedavi nacak cerrahi yöntemlerle mümkündür. Fakat her kıkırdak hasarının tedaviye ihtiyacı olmayabilir. Bunda en belirleyici etken kıkırdak hasarının oluşturduğu şikayettir Bazı hastalarda kronik ağrı veya aralıklı da olsa takılmanın meydana gelmesi cerrahi gereklilik sebeplerindendir. Kıkırdak probleminde ağrının derecesi farklı olabilir. Bunda belirleyici etkenler kıkırdak hasarının boyutu, derinliği ve yerleşimidir. Boyutu geniş ve derin hasarlar fazla şikayet oluştururlar. Ayrıca kenarda yerleşimli hasarlar orta yerleşimli hasarlara göre daha fazla şikayet oluşturabilirler. Ayrıca kıkırdak hasarının ana parçadan ayrılma derecesi de şikayeti, dolayısıyla cerrahi tercihi belirleyici faktörlerdendir.
Şiddetli ve kronik ağrının olmadığı kıkırdak hasarlarında fizik tedavi, ayak bilek güçlendirme hareketleri önerilebilir. Bunların iyileşme üzerinde etkisi olmasada, ağrının azaltılmasında faydası olabilir. Ağrının fazla olduğu vaya takılma gibi mekanik sorunların olduğu durumlarda cerrahi gerekebilir. Cerrahi yöntemler, kapalı yöntemle (artroskopi) kıkırdak canlandırma, kıkırdak nakli, kıkırdak üretimi sonrasında kıkırdak nakli gibi yöntemler bulunmaktadır. Bu cerrahi yöntemlerin seçiminde hastanın yaşı, hasarın boyutu ve yeri ayrıca hasardan sonra geçen süre gibi birçok belirleyici faktör vardır.
Günlük yaşantıdaki hareketsizliğin etkisiyle ve ofis ortamında geçirilen sürelerin uzamasıyla bel ağrısında artış görülmektedir. Genç nüfusun bilgisayar ve cep telefonu meşguliyetinin artmasıyla da uzun süreli sakıncalı pozisyonda kalmaları sonucunda bel ağrısı şikayetinin görülmesi 15-16 yaşlarına kadar düşmüş durumdadır.
Bel ağrısının birçok sebebi bulunabilir. Bunlar arasında en sık görüleni bel fıtığıdır. Bel fıtığı omurgalar arasında bulunan esnek olan disk materyalinin dışarı taşarak omurilik veya sinir köklerine bastırarak ağrıya neden olmasıdır. Derecesine bağlı olarak, bel fıtığı ağrı haricinde başka bulgulara da neden olabilir. İlgili sinir kökünün sıkışmasıyla halk arasında “siyatik” denilen kalça arkasından bacağa yayılan ağrı oluşabilir. Bu ağrı bel ağrısı olmadan tek ağrı olarak bile görülebilir. Ayrıca fıtığın çok büyük olduğu ve sinir kökünü ciddi derecede sıkıştırdığı durumlarda bacakta uyuşma ve ayak düşmesi gibi güç kaybı oluşabilir. Bel fıtığının şiddetine ve bulgularına göre ilaç kullanımı, fizik tedavi ve cerrahi gibi tedavi yöntemleri bulunmaktadır.
Bel ağrısının sık görülen bir başka sebebi de kas ağrılarıdır. Bunlar uzun süre yanlış ve sabit pozisyonda oturmaya bağlı kas ağrıları olabileceği gibi, soğuk havadan veya psikolojik ortamdan etkilenmeye bağlı “kulunç” olarak bilinen fibromiyalji olabilir. Özellikle ofis ortamında uzun süre oturanlarda pozisyonel kas ağrıları sık görülmektedir. Bu hastalardaki ağrı uzun sürede ortaya çıkmakta, sabah saatlerinde ağrı azken, akşama doğru artış göstermektedir. Ofis ortamında çalışanların bel destekleri kullanmaları korunma açısından önemidir. Ayrıca saat başı hareket ederek esnemeye yönelik birkaç basit bel hareketinin yapılması da fayda sağlamaktadır. Dış ortam şartlarına bağlı oluşan fibromiyalji’deki bel ağrısında bel bölgesinin sıcak tutulması önerilmektedir. Hafif şekilde yapılacak masaj da kasların gevşemesi açısından önemlidir. Fibromiyalji genelde stresli ortamlarda çalışan özellikle kadınlarda sık görülmektedir. Psikolojik olarak gerilen çalışanlarda kaslarda gerilme olmakta ve ağrıya sebep olmaktadır. Psikolojik olarak gerginliği olan ve bel ağrısı çekenlerde tedaviye anti-depresan eklenmelidir.
Bel ağrısının bir diğer nedeni de beldeki anatomik deformasyonlardır. Bel kayması olarak tabir edilen “spondilolistezis” kiloya, aşırı yapılan zorlayıcı spora veya akut travmaya bağlı olarak gelişen omurgaların birbirleri üzerinde kaymasıdır. Genç nüfusta da görülen bu sorunun farklı dereceleri vardır. Hafif düzeyde olup nörolojik sorun oluşturmayanlar kas güçlendirmesiyle kontrol altına alınabilirken, ileri derecede olanlarda cerrahi tedavi gerekebilir.
Bazı kalça problemleri ve iç organ rahatsızlarındaki yansıyan ağrılar bel ağrısıyla karıştırılabilir. Bu nedenle özellikle yapılan radyolojik incelemelerle bel ağrısının kaynağı tam olarak tespit edilememişse, ağrı nedeni olarak farklı odakların araştırılması gerekebileceği de unutulmamalıdır.
Pek çok kişi çarpık bacaklardan, boy kısalığından, hatta topallamaktan ameliyatla kurtulabiliyor. Türkiye’de de uygulanan bu yöntemin adı; İlizarov. Bu teknikle ameliyat olan insanların hayatı değişiyor. Bacaklardaki uzunluk farkı; kısalık telafisi, uzun bacağın kısaltılması ve kısa bacağın uzatılması ile eşitlenebiliyor.
İlizarov Metodu Nedir?
Kemiklerin ince teller ve çemberlerle tespit edildiği menteşeler ve çubuklar (rodlar) yardımı ile kemik parçalarına kontrollü hareket verebilen bir sistemdir. Cerrahi girişimler doğumsal hastalıklar, kemik kayıpları ve travmalar (büyüme kıkırdağının erken kapanması gibi) sonrası gelişen kol ve bacak eşitsizliği olan çocuk ya da erişkin hastalara uygulanabilir. Bu işlemde kemikte düşük enerjili bir kırık oluşturulur ve tedrici olarak (1mm/gün) uzatılır. Kemiğin orijinal uzunluğunun % 80’i kadar uzatma elde edilebilir. Uygun vakalarda gelişen implant teknolojisine paralel olarak ilizarov tekniğine alternatif yeni tekniklerin ve teknolojinin kullanımı da gerçekleştirilmektedir.
İlizarov metodu nerelerde kullanılır?
Bacaklarda uzunluk eşitsizliği: Bacak kısalığı birçok nedene bağlı olarak gelişebilir. 3 alt başlık altında ele alınmalıdır:
-Doğuştan,
-Gelişimsel
-Kemik uçlarının kısalmasına neden olan kısalıklar
Uzunluk farkını eşitlemenin üç yolu vardır:
-Kısalık telafisi (ayakkabı altına ilave edilen yükseltmelerle)
-Uzun bacağın kısaltılması
-Kısa bacağın uzatılması
Doğuştan bacak kısalığı hastalarının büyük bölümü uzatma ve rekonstrüksiyon ile tedavi edilebilir. Birçok vakada hasta 4 yaşına ulaşmadan, sıklıkla 2 yaşından önce uzatma ve rekonstrüksiyon cerrahisi işlemlerine başlanması tercih edilir.
Gelişimsel bacak kısalığı vakaları bir veya iki uzatma operasyonu ile tedavi edilebilir. Travma sonrası bacak kısalığı (yanlış kaynama) durumlarının büyük bir bölümü yetişkinlerde görülür ve sadece bir uzatma operasyonu ile giderilir. Bu hastaların çoğu çivi üzerinden uzatma veya tam implante edilen çivi ile tedavi edilebilir.
İlizarov Metodu İle Cücelik Tedavisi
İlizarov Metodu İle Uzatma Hangi Aşamalarla Gerçekleşir?
Konsültasyon ve ilk değerlendirme: Tedavi için başvuran hastanın detaylı hikayesi ve önceden geçirilmiş cerrahi müdahalelere ait bilgileri alınır.
Ayrıntılı bir klinik muayeneyi takiben; uygun pozisyonlarda radyolojik ve bazen de laboratuvar tetkikleri yapılarak değerlendirilir. Eğer hastaya cerrahi tedavi yapılması kararı verilirse bu durum hasta ve yakınları ile paylaşılır. Uygulanacak cerrahi tedavinin ayrıntıları açıklanır.
Cerrahi tedavi: Genellikle zaman kazanmaya yönelik olarak ameliyat öncesi kullanılacak cihaz hastaya uygun bir şekilde hasta üzerinde hazırlanır. Cihaz ameliyatta teller ve çiviler yardımıyla kemiğe sabitlenir. Küçük cilt kesileri ile yapılır, bunda amaç kemik kesimi yapılırken çevre yumuşak dokulara minimal hasar vermektir.
Ameliyat sonrası tedavi ve rehabilitasyon: Kemiğin uzatılmasına genellikle 7-10 gün sonra başlanır. Hastaya ve patolojiye göre değişmekle birlikte genellikle günde 1 mm 4 eşit aralığa bölünerek, her 6 saatte bir 0.25 mm olarak uygulanır. Ancak bu süre içerisinde fizyoterapi uzmanları ekibi hastayı ayağa kaldırır, destekle yürümeyi ve gerekli kaslarına egzersizleri öğretir.
Burada amaç:
-Hastayı hemen ayağa kaldırarak yatağa bağlı kalmanın getirdiği sakıncalardan kurtulmak,
-Hastanın aktif tedaviye katılımını sağlamak,
-Eklem hareket açıklığını koruyabilmek,
-Kasları gergin tutmaktır.
Hastalar genellikle hastanede 3-7 gün kalırlar. Ancak karmaşık vakalarda daha uzun süre yatmaları gerekebilir. Bu süre zarfında belirli sürelerde tellerin ve çivilerin bakımı destek elemanlarınca yapılır ve hastaya evde kendisinin uygulaması için gerekli eğitim verilir.
Hasta taburcu edildikten sonra da fizik tedavi uygulanmalıdır. Doktorun verdiği hareketleri ya kendisi yapabilir ya da yardım alabilir. Ancak takip eden kontrollerde hareket kabiliyetinin yetersiz olduğu tespit edilen hastalarda profesyonel fizyoterapist desteği gerekebilir. Ameliyat sonrası hastaların mümkün olduğunca okul, iş gibi ortamlarında günlük aktivitelere katılması teşvik edilir.
Boy uzatma: Normalin alt sınırında boyu olan hastalar uzamaları tamamlanana kadar tedavi edilmez. Uzatma süresini kısaltmak için çivi üzerinden uzatma veya kendiliğinden uzayabilen çivi teknikleri tercih edilmektedir. Normalin alt sınırında boyu olan hastalarda genellikle amaç 5-7,5 cm uzama elde etmektir. Her 2,5 cm’lik uzatmanın 1 ay sürdüğü kabul edilebilir. Uzatma işlemine ameliyattan sonra bir hafta ya da 10 gün geçene kadar başlanmaz. Bu nedenle 5 ila 7,5 cm’lik bir uzatma 2 – 3 aylık sürede gerçekleşir. Çivi üzerinden uzatma tekniğinde uzatma bittikten sonra ikinci bir ameliyat daha yapılır ve çivi deliklerinden kilitleme yapılır.
Uzatma bitiminde yataktan sandalyeye veya tuvalete geçiş hariç vücuda yük bindirmeye izin verilmez. Bu, uzatma sürecinde 4 – 5 ay tekerlikli sandalye ile dolaşmak anlamına gelir. 5 – 7,5 cm uzatma için toplam tekerlekli sandalyede kalma süresi 4 – 5 ayı bulmaktadır. Özellikle ayak bileği hareketlerini ve ayak bileğinin itme gücünü geri kazanmak için fizik tedavi yapılır.
Bu birkaç ay daha fazladan süre gerektirir. Çivilerin çıkarılması kritik bir durum değildir. Kemik iyileştikten sonra bu işlem güvenle yapılabilir. Genellikle uzatma bittikten 1 sene sonrası tercih edilmektedir.
İlizarov Metodu Hangi Hastalıkların Tedavisinde Kullanılmaktadır?
-Kapalı ve açık kırıklarda
-Kaynamayan kırıklarda
-Kemik uzatma tedavisinde (boy uzatma, çocuk felci sekeli, travma sonrası, enfeksiyon sonrası büyüme kıkırdağının erken kapanmasına bağlı kısalıklar ve bacak boyu eşitsizliklerinde)
-Kol ve bacak eğriliklerinin düzeltilmesinde,
-Kemik kayıplarında (genellikle tümör, travma ya da enfeksiyon sonrası oluşur)
-Tedavi görmemiş gelişimsel kalça çıkığının tedavisinde
-Ayak hastalıklarında
-Kemik enfeksiyonlarında
-Eklem hareket kısıtlılıklarında
-Metabolik hastalıklarda
-Kemik yapısal bozukluklarında uygulanmaktadır.
İlizarov Sisteminin Avantajları Nedir?
-Kemik yapımını uyarır.
-Damarlanmayı artırır. Bu da kanlanmanın artmasını sağlar, dolayısıyla kemik kaynama hızı artar.
-Kanlanmanın artması aynı zamanda oluşabilecek veya mevcut olan iltihabın (osteomiyelit) iyileşmesini hızlandırır.
-Tedavinin herhangi bir aşamasında meydana gelebilecek veya daha önceden mevcut olan eğrilikler de anestezi gerektirmeden düzeltilebilir.
-Ameliyat sonrası (engel bir durumu yoksa) hasta hemen yük vererek yürüyebilir. -Dolayısıyla hastanın ekonomik ve sosyal hayatında ciddi bir aksamaya sebep olmaz.
Çocuklarda Düztabanlık
Çocuklardaki düztabanlığı genel olarak ikiye ayırmak mümkündür.
• Esnek Düztabanlık
• Sert Düztabanlık
Esnek düztabanlık toplumda yaygın olarak görülen (ortalama %15-20 civarı) ve yaşantının önemli bir bölümünde herhangi bir sorun oluşturmayan düztabanlık çeşididir. Bu düztabanlıkta ayak kavisi çocuk üzerine bastığında düzleşir fakat ayak üzerinde yük yokken veya başparmağı geriye doğru çektirmekle ayak kavisinin oluştuğunu görmek mümkündür. Bu düztabanlık çeşidi zaman içerisinde ayak kaslarının gelişmesiyle ve kemik yapısının belirginleşmesiyle 8-10 yaşlarına kadar düzelebilir.
Ayrıca esnek düztabanlık ayakta ağrı veya yara gibi problemler oluşturmayacağı için tedaviye ihtiyaç duyulmaz fakat yine de ailenin psikolojik olarak rahatlaması veya nadir durumlarda oluşan ağrıya fayda sağlaması için tabanlık kullanılabilir. Fakat tabanlık kullanarak düztabanlığın düzelmesini beklemek yanlış olur çünkü düztabanlık ve tabanlık arasındaki ilişkiyi göz bozukluğu ve gözlük arasındaki ilişkiye benzetmek mümkündür. Nasıl ki gözlük kullanarak göz bozukluğunu düzeltmek mümkün değilse, tabanlık kullanarak da düztabanlığı düzeltmek mümkün değildir.
Sert düztabanlık ise ayakta ciddi sorunlara ve ağrılara yol açabilecek bir problemdir. Bu düztabanlık çeşidinde üzerinde yük olsa da olmasa da ayak kavisinde düzleşme vardır. Yük dağılımındaki bozukluğa bağlı olarak ayak tabanında ağrı ve bası yaraları, nasırlar olabilir. Bu düztabanlık çeşidinin oblik talus, vertikal talus, tarsal koalisyon gibi farklı sebepleri olabilir. Sert düztabanlığı da tabanlıkla düzeltmek mümkün değildir. Şikayet oluşturması durumunda sebep olan duruma göre farklı cerrahi işlemleri uygulamak gerekebilir.
Çocuklarda İçe Basma
Çocuklarda içe basma sık görülen bir durumdur. Aslında buradaki sorun bir ayak problemi değil kalça veya kaval kemiği problemidir. Ayak sadece son bölüm olduğu için etkilenen organdır. Buradaki sorun kalça öne dönme açısındaki fazlalık veya kaval kemiğinin içe doğru dönüklüğündeki artıştır. Bu problem doğuştandır ve genellikle genetiktir. Çocukta çok nadir durumlar haricinde bir probleme yol açmaz fakat görüntüde rahatsızlık oluşturduğu için aileler tarafından çözüm yöntemleri araştırılır.
Çocukların büyük bölümü otururken kurbağa veya W şeklinde oturmayı tercih ederler. Bu nedenle ailelere ve çocuğa tavsiyemiz bu oturuş şeklini yapmamaları ve bağdaş kurmayı teşvik etmeleri yönündedir. İçe basma çocuğun ergenliğe yaklaşmasıyla genelde düzelir veya oldukça azalır. Ergenlik sonrasında bile devam eden ve çocuk koşarken ayaklarının birbirine dolaşarak düşmesine neden olan çok nadir durumlarda cerrahi düzeltme gerekebilir.
Çocuklarda Çarpık Bacak
Çocuklardaki çarpık bacak 0-2 yaşları arasında fizyolojiktir yani beklenen bir durumdur. 2-4 yaş arasında bacaklar dışa doğru açılmaya başlar ve yaklaşık 4 yaşından sonra normal görüntüsüne kavuşur. Bacaklardaki bu değişim normal olduğu için herhangi bir tedaviye de ihtiyaç duyulmaz. Fakat her çarpık bacak 0-2 yaş aralığında da olsa fizyolojik olmayabilir. Nadir bir hastalık olan Blount hastalığında, kaval kemiğinin üst ucundaki büyüme kıkırdağında normalden fazla eğim vardır ve ciddi bir durumdur. Tedavisinde ise dizlik kullanımı cerrahi düzeltme ameliyatları bulunmaktadır.
Topuk Ağrısı
Çocuklarda topuk ağrısı aktivitenin yoğun olduğu 9-12 yaş aralığında sıklıkla görülen bir sorundur. Özellikle zıplama gerektiren basketbol, voleybol gibi sporlarla ilgilenen çocuklarda olur. Buradaki sorun topuk arkasındaki büyüme kıkırdağının ergenlikten önce ana kemiğe tam olarak bağlanarak kemikleşmemesi sonucunda zayıf bölge olarak kalmasıdır. Bu bölgeye bağlanan aşil tendonunun zıplamalar sırasında buraya çok yük bindirmesi sonucunda zayıf bağlantı noktası aşırı yüklenmekte ve ağrıya sebep olabilmektedir.
Tedavisinde öncelikle sebep olan fiziksel aktivitenin bir süreliğine kesilmesi önemlidir. Zorlanmalar sırasında topuk bölgesinde ödem ve enflamasyon olacağı için buz tedavisi ve ödem giderici ilaçlar önemlidir. Akut ağrılı dönem geçtikten sonra tekrarının önlenmesi amacıyla aşil tendon germe egzersizlerinin yapılması gereklidir.
Çocuklarda Parmak Ucunda Yürüme
Çocuklarda parmak ucunda yürüme her zaman patolojik olarak kabul edilir ve bu nedenle tedavi edilmesi gereklidir. %90’ında altta yatan bir sebep yoktur fakat geriye kalanlarda merkezi sinir sistemi sorunları olabilir. Bu nedenle gerekli araştırmalar yapılmalıdır. Altta yatan bir sebebin olmadığı durumlarda 3 yaşına kadar aileye aşil tendonu germe egzersizleri yapması önerilir. Germe egzersizlerine rağmen devam eden durumda seri alçılama yapılır. İnatçı vakalarda ise basit bir operasyon olan aşil tendon gevşetme işlemi yapılır.
Çocuklarda Çarpık Ayak
Çocuklarda çarpık ayak(pev pes equino-varus) ciddi bir sorundur ve anne karnında gelişim sırasında oluşan bir problemdir. Mutlaka tedavi edilmesi gerekir. Tedaviye ne kadar erken başlanırsa o kadar kolay ve etkilidir. Bu nedenle, tespit edilirse doğumdan hemen sonra tedaviye başlanılmalıdır.
Gecikmiş vakalarda veya alçı tedavisine rağmen düzelmeyen vakalarda 2-3 yaşına kadar gevşetme ameliyatlarının yapılması gerekir. Yaşın ilerlemesiyle yapılacak işlemler daha komplike hale gelir ve kemik ameliyatları ile düzeltme yapılması gerekebilir.
Serebral Palsili Çocuklarda Ayak ve Ayak Bileği Sorunları
Serebral palsili çocuklar da en sık görülen ayak sorunları ayakta içe dönüklük ve öne eğiklik deformiteleridir.
İçe dönüklük deformitesi esnek ve elle düzeltilebiliyorsa kas ve tendon transferleri yapılır. Fakat elle düzeltilemeyen sert deformite ise, kemik ameliyatlarıyla düzeltme yapılır.
Öne eğrilik deformitesi genellikle esnek tiptedir. Bu deformitenin düzeltilmesinde aşil tendonu uzatma ameliyatları veya aşil tendonunu gevşetme ameliyatları yapılabilir.
Eklem kıkırdakları, kemik üzerini kaplayan ve eklem hareketi sırasında sürtünmeyi en aza indirmeye yarayan yapılardır. Eklem kıkırdağı sayesinde eklem hareketi sırasında ses gelmez ve kıkırdağın ağrıya duyarsız yapısı sayesinde zorlamalı hareketler sırasında bile harekete bağlı ağrı ve acı hissedilmez. Sürtünmeye ve ağrıya karşı son derece dayanıklı olan bu yapılarda aşınma ve ilerleyici hasar oluşma süreci başlayabilir. Bu süreç, halk arasında “eklem kireçlenmesi” olarak bilinen ve en çok diz eklemini etkileyen bir hastalıktır.
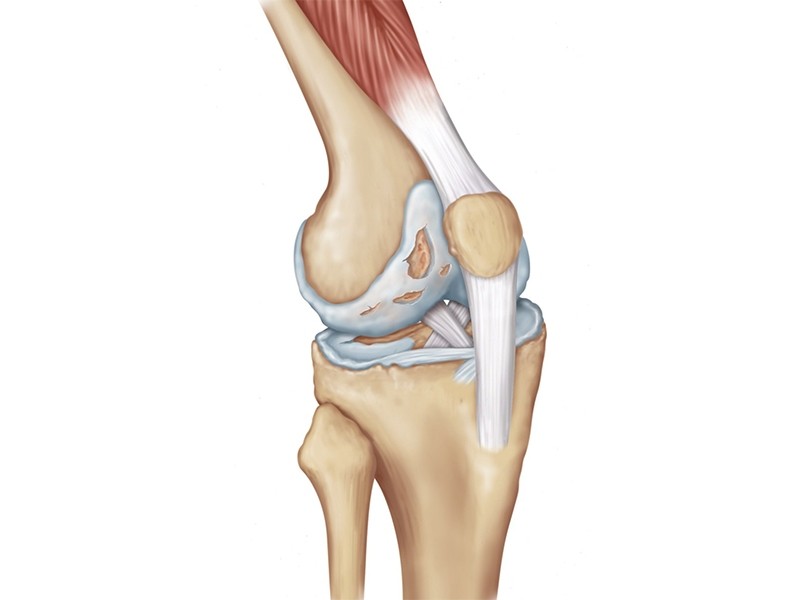
Diz eklemindeki aşınmanın %90’ında belirli bir sebep yoktur. Bunlar genetik özelliklere bağlı sorunlar olabilir. Geriye kalan %10’luk bölümde ise geçirilmiş travma, kırık veya kemiklerdeki deformasyonlar gibi altta yatan sebepler bulunabilir. Altta yatan sebep olsun veya olmasın, hepsinde temel sorun kıkırdağın ilerleyici bir süreç içerisinde geriye dönüşümsüz kaybıdır.
Hastaların yaş ortalaması 60-65 civarındadır ve büyük çoğunluğunu kilo sorunun olan kadınlar oluşturmaktadırlar. Hastalığın başlamasıyla son döneme girmesi uzun zaman almaktadır ve bazen 8-10 seneyi bulabilir. Hastaların temel şikayeti ve doktora gitme sebebi ağrıdır. Ağrıların başlaması ve giderek artması, hastalığın ilerlemesine paralel bir seyir izlemektedir. İlk başlarda uzun süren yürüme gibi aktivitelere bağlı ağrılar oluşurken, hastalığın ilerlemesiyle daha kısa süreli aktivitelerde hatta istirahat halinde bile ağrılar oluşmaya başlar. Bu da hastalığın son evresine girdiğinin göstergelerindendir.
Diz eklem kıkırdağı hasarında öncelikle cerrahi dışı tedaviler denenmelidir. Bunlar arasında kilo verilmesi dize binen yükün azaltılması açısında çok önemlidir. Ayrıca kasları güçlendirmek için üzerine yük vermeden yapılacak olan diz hareketleri de kıkırdağı korumak açısından önemlidir. Glucosamine gibi destek tedavilerinin kesin etkisi kanıtlanmasa da, faydalı olduğu düşünülerek kullanımı son derece yaygındır. Ayrıca eklem içerisine yapılan hyaluronic asit de faydalı olabilir.
Koruyucu yöntemlerin yetersiz kalırsa ve ağrı artarak hastanın 100-200 metre bile ağrısız yürümesini engelleyerek gece uykudan uyandıracak derecede artması durumunda kesin tedavi yöntemi diz protezi olmaktadır. Diz protezi sonrasında hasta memnuniyeti % 80-90’a ulaşmaktadır. Ameliyat komplikasyonu olarak enfeksiyon, emboli gibi sorunlar bulunsa da, bunlar %2-3 civarındadır. Hastalar ameliyat sonrasında ortala 3 gün hastanede kalmaktadırlar. Ameliyattan hemen sonra üzerine basarak yürüyebilmektedirler. Kasların güçlenmesi ve eklem hareketinin hızlı kazanılması için ameliyat sonrasında fizik tedavi genelde önerilmektedir. Ameliyattan sonra yaklaşık 1 ay destekle ve üzerine basarak yürüyen hastalar, kas gücünün ve dengenin kazanılmasıyla destek ihtiyacı olmadan yürüyebilmektedirler.
Dizde iki eklem bulunur. Bunlardan asıl yük taşıyan diz ana eklemidir. Özellikle merdiven inip çıkma, diz bükme gibi hareketlerde yükü aktaran diz kapağı eklemi vardır. Diz kapağı eklemi oldukça hareketli ve esnektir. Bunda en büyük etken ise eklemin sabitliğinin kemik dokudan ziyade, temel olarak bağlar tarafından sağlanıyor olmasıdır. Daha esnek yapıya sahip bağlar sayesinde diz kapağı hareketli bir yapıya sahiptir. Bu esneklik ve hareketlilik günlük aktiviteler sırasında dizin fonksiyonu için son derece önemlidir. Bazı durumlarda bu kadar hareketli olan bir eklem yerinden çıkarak problem oluşturabilir.
Diz kapağı çıkığı çok nadir bir durum değildir. Çıkık genelde iki başlık altında incelenebilir. Bunlar kendiliğinden olan çıkıklar ve travmaya bağlı olan çıkıklardır. Kendiliğinden olan çıkıklarda genelde altta yatan anatomik bir bozukluk vardır. Diz kapağının oturduğu oluğun sığ olması, diz kapağının yukarı yerleşimli olması buna örnek olarak verilebilir. Bu tip çıkık genellikle 15-20 yaş civarında kadınları daha çok etkileyen bir çıkıktır. Günlük aktivite sırasında bir ters hareket sonrasında olabilir. Şiddetli bir ağrı ve dizde deformasyonun görülmesi tipiktir. Çoğu kişi gayri ihtiyari olarak çıkık diz kapağını eliyle yerine oturttuktan sonra doktora başvurur. Hastanın hikayesinden, fizik muayene bulgularıyla ve MR incelemesiyle tanı koymak mümkündür.
Travmaya bağlı olan diz kapağı çıkığı daha nadirdir ve direkt darbe sonrasında olur. Bu tipte anatomik bir bozukluktan ziyade direkt darbenin etkisine bağlı bağlarda yırtılma ve eklemin çıkması söz konusudur. Bulgular kendiliğinden olan diz kapağı çıkığıyla hemen hemen aynıdır, sadece travmaya bağlı olan diz kapağı çıkığında kıkırdak hasarının olma ihtimali daha yüksek olduğu için ağrı ve dizde şişlik daha belirgin olabilir.
Diz kapağı çıkığı kendiliğinden veya travmatik olsun fark etmez, mutlaka tedavi edilmelidir çünkü tedavi edilmeden bırakılan ve takip edilmeyen durumlarda tekrarlamalar olabilir. Bu da kısa ve orta dönemde geriye dönüşümsüz kıkırdak hasarına yol açabilir. Tedavide belirleyici olan olayın ilk olup olmamasıdır. Eğer ilk çıkıksa ve kıkırdak hasarı yoksa, genelde tedavi dizlik ve kas güçlendirici fizik tedavi yöntemlerinin uygulanmasıdır. İlk çıkma olmasına rağmen eğer kıkırdak hasarı oluşmuşsa, kıkırdağın onarımına yönelik cerrahi tedavi gerekebilir. Birden fazla olan çıkıklarda ise cerrahi yöntemler ön plana çıkmaktadır. Bunlar bağ onarımı, diz kapağının yönünün ve yüksekliğinin ayarlanması gibi anatomik değişikliklere yol açacak cerrahi yöntemlerdir. Çok farklı yöntemler olması nedeniyle seçilecek cerrahi işlem hastada bulunan soruna göre farklılık göstermektedir.
Her ne kadar osteoartrit yaşlandıkça daha sık görülse de yaşlanmanın kaçınılmaz bir parçası değil. Araştırmacılar, osteoartrit sebeplerini anlamaya çalışırken hastalığı veya ilerlemesini önlemeye ve yaşamınız üzerindeki etkisini azaltmaya yönelik öğütler verebiliyorlar.
65 yaşına gelenlerin yarısından fazlasının röntgenlerinde, eklem kemiklerinin uçlarını kaplayan kıkırdağın bozulmasıyla kemikli büyümenin gerçekleştiği bir hastalık olan osteoartrit görülür. Birçoğu için sonuç, eklemde sertlik ve ağrıdır.
Her ne kadar osteoartrit yaşlandıkça daha sık görülse de yaşlanmanın kaçınılmaz bir parçası değil. Araştırmacılar, osteoartrit sebeplerini anlamaya çalışırken hastalığı veya ilerlemesini önlemeye ve yaşamınız üzerindeki etkisini azaltmaya yönelik öğütler verebiliyorlar.
Osteoartriti veya ilerlemesini önlemek için bugün alabileceğiniz dört önlem:
1. Kilonuzu Kontrol Edin
Sağlıklı bir kilodaysanız bu kiloyu korumak, osteoartriti önlemek için yapabileceğiniz en önemli şey olabilir. Eğer aşırı kiloluysanız kilo vermek, osteoartrit karşısında en iyi önlem olabilir.
Obezite açıkça osteoartrite yakalanmanın bir risk faktörüdür. Aşırı kilolu olmak eklemleri, özellikle dizler, kalçalar ve ayak eklemleri gibi vücudun ağırlığını çekenleri zorlar, kıkırdağın aşınmasına neden olur.
Vücut ağırlığınızın en az yüzde 5’i kadar kilo vermek dizleriniz, kalçalarınız ve beliniz üzerindeki baskıyı azaltabilir. Bir osteoartrit çalışmasında araştırmacılar, 5 kilo veya iki vücut kitle endeksi (VKİ) noktası kadar kilo veren aşırı kilolu kadınların osteoartrit risklerini yüzde 50’den fazla azalttıklarını, karşılaştırılabilir bir kilo artışınınsa daha sonra diz osteoartritine yakalanma riskinde artan bir yükselişle ilişkili olduğunu öngörmüşlerdir.
Zaten osteoartritiniz varsa kilo vermek şikayetlerinizin iyileşmesine yardımcı olabilir.
2. Egzersiz
Araştırmalar, uyluğun ön kısmı boyunca uzanan kaslar güçsüzse artan, ağrılı bir diz osteoartriti riskiniz olduğunu gösteriyor. Neyse ki bu kasların, kuadrisepsin (dört başlı kaslar) gücünde görece küçük bir artış bile riski azaltabilir.
Kuadrisepsi güçlendirmek için statik/izometrik hareketler (eklem hareketi gerektirmeyen) ve duvar kayma egzersizleri tavsiye ediliyor. Bunları yapmak için sırtınız duvarda, ayaklarınız omuz genişliğinde açık olarak ayakta durun. Daha sonra ayaklarınızı öne doğru rahat edebildiğiniz kadar uzağa yerleştirerek duvara yaslanın. Dizlerinizi bükün, ellerinizi belinize koyun ve oturur pozisyona erişene kadar duvarla temasınızı koruyarak sırtınızla kayın. (Dizleriniz 90 dereceden fazla bükülmemelidir). Daha sonra yavaş yavaş asıl pozisyonunuza kayarak geri gelin. Bunu 8 ile 10 defa tekrarlayın.
Eğer egzersizden sonra ağrı korkusu sizi egzersiz yapmaktan alıkoyuyorsa ağrılı eklemlere sıcak ve soğuk uygulayabilir veya ağrı kesici alabilirsiniz, bunlar egzersiz yapmanızı ve aktif kalmanızı kolaylaştırabilir. En güvenli egzersizler eklemlere en az vücut ağırlığı yükleyenlerdir, mesela bisiklet sürmek, yüzmek ve su egzerisizi. Hafif ağırlıklar kaldırmak bir başka seçenektir ama zaten osteoartritiniz varsa önce doktorunuzla görüşün.
3. Yaralanmalardan Kaçının veya Bunları Tedavi Ettirin
Gençken geçirilen eklem yaralanması, yaşlılıkta aynı eklemi osteoartrite yatkınlaştırır. Yetişkin olarak bir eklemin yaralanması eklemi daha da büyük bir riske sokabilir. 1321 kişiyle yapılan uzun süreli bir çalışma, büyüme çağında veya erken yetişkinlikte bir dizleri yaralanmış olanların bu dizde osteoartrit geliştirme olasılıklarının yaralanma geçirmemiş olanlardan üç kat fazla olduğunu bulmuştur. Yetişkinken dizlerini yaralayanların osteoartrit riskiyse beş kat daha fazlaydı.
Egzersiz veya spor yaparken eklem yaralanmalarından sakınmak için öneriler:
• Yarım diz bükülmeleri yaparken dizi 90 dereceden fazla bükmekten kaçının.
• Dizlerin burkulmasını önlemek için gerinmeler sırasında ayakları mümkün olduğunca düz tutun.
• Zıplarken dizleriniz bükük olarak yere inin.
• Golf gibi daha az zorlayıcı olanlarda bile spordan önce ısınma egzersizleri yapın.
• Zorlayıcı sporlardan sonra gevşeyin.
• Şok emilimi ve stabilite sağlayan, ayağa düzgün bir şekilde oturan ayakkabılar giyin.
• Mümkün en yumuşak zeminde egzersiz yapın; asfaltta ve betonda koşmaktan kaçının.
Bir eklem yaralanması halinde derhal tıbbi tedavi görmeniz ve daha fazla hasarı önlemek için önlem almanız önemlidir, mesela yüksek vurmalı hareketleri yeniden düzenlemek veya eklemi sabitlemek için kuşak kullanmak gibi.
4. Doğru Beslenin
Her ne kadar osteoartriti önlediği gösterilmiş özel bir beslenme yoksa da belirli besinler hastalığın veya şiddetinin azalan riskiyle ilişkilendirilmiştir. Bunlar arasında aşağıdakiler vardır:
Omega-3 yağ asitleri. Bu sağlıklı yağlar eklem iltihaplanmasını azaltırken sağlıksız yağlar artırabilir. İyi omega-3 yağ asidi kaynakları arasında balık yağı ve belirli bitki/kabuklu yemiş yağları bulunur, örneğin ceviz, kanola, soya fasulyesi, keten tohumu ve zeytin.
C Vitamini. Bir çalışmada katılımcıların makul miktarda C vitamini alımının (günde 120-200 miligram) osteoartritin ilerleme riskini üç kat azalttığı bulundu. Yeşil biber, narenciye meyveleri ve suları, çilek, domates, brokoli, turp otu ve diğer yeşil yapraklılar, tatlı ve beyaz patates ve kantalop kavunu yiyerek beslenmenize daha çok C vitamini ekleyebilirsiniz.
D Vitamini. Yine aynı çalışma, kanlarında düşük D vitamini seviyesi olanların, vitamin seviyesi yüksek olanlara göre, diz osteoartritlerinde ilerleme olasılığının üç kat daha fazla olduğunu gösterdi. Vücudunuz ihtiyaç duyduğu D vitamininin çoğunu güneşe maruz kalarak sağlar. Somon, uskumru, ton balığı, sardalya ve ringa balığı gibi yağlı balıklar, D vitamini takviyeli süt ve tahıl gevrekleri ve yumurta yiyerek beslenmenizde D vitaminini artırabilirsiniz.
Düz tabanlık toplumun yaklaşık %10-15’ini etkileyen yaygın bir ayak sorunudur. Aslında düztabanlıktan sorun veya hastalık olarak bahsetmek çok doğru değildir, çünkü düz taban ayak yapısı bulunanların büyük bir kısmında hiçbir şikayet bulunmaz. Sadece ayağın kavisinde bir çökme vardır.
Düz tabanlık genel olarak 2 gruba ayrılır. Esnek ve sert düztabanlık. Ayakta sorun oluşturan düz tabanlık tipi sert düz tabanlıktır ve çok daha nadir görülür. Esnek düz tabanlıkta ayağın üzerinde yük yokken ayak kavisi vardır. Ayrıca başparmağı geriye doğru esnetince ayak kavisi belirgin hale gelir. Toplumdaki düz tabanların çoğu esnek düztabandır ve genelde yaşam boyunca bir şikayet oluşturmazlar.
Esnek düz tabanlık genelde genetik özellikler taşır ve büyük oranda ebeveynin birisinde düz tabanlık vardır. Çocuklardaki esnek düz tabanlık ise genelde yürümeye başladıktan sonra, yaklaşık 2 yaş civarında ailenin ve çevrenin dikkatini çeker. Bu düz tabanlık 2 yaş çocuklarının büyük bir bölümünde görülür. Bunun en büyük sebebi bu yaşlardaki çocukların ayak kemiklerinde tam kemikleşme olmadığı için esneklik son derece fazladır. Ayrıca ayağı destekleyen kaslar tam olarak gelişmediği için çocuğun üzerine basmasıyla ayak kavisi düzleşir ve düz tabanlık görülür. Ayağın üzerindeki yük kalktığı zaman kavis tekrar oluşur. Bu tip düz tabanlıkta zaman içerisinde düzelme olabilir fakat 8-10 yaşından sonra da devam eden düz tabanlık genelde kalıcı esnek düz tabanlık olarak adlandırılabilir, fakat bu düz tabanlıkta şahısların büyük bir bölümü hayat boyu hiçbir şikayet hissetmezler. Esnek çocukluk dönemi düz tabanlığında ailelerin büyük bir bölümü tabanlık kullanımı konusunda ısrarlı ve umutlu olmakla beraber tabanlık kullanımının düzelme üzerine belirgin etkisi olmamaktadır. Zaman içerisinde kasların ve kemik yapısının gelişmesiyle düzelecek düz tabanlık düzelir. Tabanlık kullanımının faydası bilinmemektedir. Ancak düz tabanlığın esnek olmasına rağmen ayakta ağrı ve baldır bölümünde gerilme yapması gibi şikayetler varsa, bu semptomların giderilmesi veya azaltılması için tabanlık kullanımı önerilebilir.
Sert düz tabanlık problemli bir durumdur. Bu rahatsızlıkta ayağın üzerinde yük olsun olmasın ayak kavisinde düzleşme vardır. Ayrıca başparmağın geriye çekilmesiyle ayak kavisi oluşmaz. Bu şahısların büyük bölümünde ayak ağrısı ve bazı durumlarda ayakta yaygın nasırlaşmalar ve bazen yaralar vardır. Sert düz tabanlığın bir çok sebebi olabilir, bunlar; vertikal talus, oblik talus veya tarsal koalisyon gibi ciddi sayılabilecek ayak problemleridir. Bunlardan vertikal talus ve oblik talus ayak bilek-ayak eklemleşmesini sağlayan talus kemiğinin doğuştan eğim problemleridir. Özellikle vertikal talus’un cerrahi düzletmeye ihtiyacı olabilir. Tarsal koalisyon ise ayak kemiklerinin bir birleri arasındaki kaynaşmalarıdır. Bu düz tabanlık tipinde de deformitenin düzeltilmesinde tabanlığın yeri yoktur. Sadece ayakta nasır veya ağrı gibi şikayetlerin olması durumunda semptomatik düzelme için tabanlık kullanılabilir. Sert düz tabanlıkta ağrı veya bası problemi varsa, ki esnek düz tabanlığa göre çok daha fazla görülür, sebebe göre cerrahi tedavi gerekebilir.
El – Parmak Yaralanmaları
El fonksiyonları; dokunma, tutma, yakalama, kendimizi ifade etme, savunma, saldırma, beslenme, duyguları ifade etme şeklinde sıralanabilir. Tüm bu karmaşık fonksiyonlar, elimizdeki damar, sinir, kas, tendon ve bağların uyumlu ve eksiksiz çalışması ile sağlanır.
Travmatik el yaralanmalarının büyük çoğunluğu ne yazık ki iş kazaları sonucu ortaya çıkmaktadır. Bunun yanı sıra ev ve trafik kazaları da travmatik el yaralanmalarına yol açabilir. Ne şekilde oluşursa oluşsun, yaralanmaların tedavisinde birinci amaç hastaların el fonksiyonlarını eksiksiz olarak geri kazanmalarını sağlamaktır.
El yaralanmaları kesici bir cisim ile oluşabileceği gibi ezilme ya da parçalanma şeklinde de meydana gelebilir. Elektrik, asit ya da sıcak yanığı da elde yaralanmaya neden olabilir. Çoğu yaralanmada bir çok travma şekli birlikte yer almaktadır. Yaralanma sonrası elde sadece bir ezilme ya da cilt kesisi oluşabileceği gibi, çeşitli kırıklar, damar, sinir ya da tendon kesileri, doku kayıpları ya da parmak kopması gibi uzuv kayıpları oluşabilir.
Tendon Yaralanmaları
Parmaklarımız tendon adı verilen kas uzantılarının çekme kabiliyetleri ile hareket eder. Tendonlarda oluşan yaralanmalar, kesi seviyesine göre parmaklarda ya da el bileğinde hareket kaybına yol açar. Temel olarak iki tür tendon bulunur. Fleksör tendonlar parmakların içe doğru bükülme hareketlerini sağlarlar ve elin iç yüzünde yer alırlar. Ekstansör tendonlar ise parmakların yukarı kalkmasını sağlarlar ve elin üst yüzünde yer alırlar.
Elimizde oluşan tendon yaralanmalarının mutlaka onarılması gerekir. Bu cerrahi müdahale, ideal olarak el cerrahları tarafından ameliyathane koşullarında yapılmalıdır. Onarım işlemi sonrası, vücut tarafından tendon yapısı tam olarak iyileştirilene kadar atel gibi bir dış tespit genellikle kullanılır. Bu süre zarfında uygulanacak fizyoterapi egzersizleri ile ameliyat sonrası görülebilecek en önemli sorunlardan biri olan yapışıklıklar önlenmeye çalışılmalıdır.
Damar Yaralanmaları
Tüm vücudumuzda olduğu gibi el ve parmaklarımızda da atardamarlar ve toplardamarlar olmak üzere iki temel damar yapısı bulunur. Atardamarlar, akciğerlerde temizlenmiş kanı dokulara götürürler. El yaralanmaları sonrası oluşan atardamar kesilerinin, çoğunlukla mikrocerrahi yöntemlerle onarılmaları gerekir. Onarımı yapılmayan yaralanmalar doku beslenmesinin bozulmasına ve doku ölümü ile uzuv kayıplarına neden olabilir. Mikrocerrahi, özel alet ve dikiş malzemeleri ile mikroskop altında yapılan cerrahi uygulamalarıdır. Her cerrah mikrocerrahi müdahalelerde bulunamaz. Özel olarak eğitim almış cerrahlar tarafından gerçekleştirilen bir girişimdir. Hastanemiz El Cerrahi kliniğinde, mikrocerrahi eğitimi almış el cerrahlarımız tarafından bu hizmet verilmektedir.
Sinir Yaralanmaları
El ve parmaklarımızın kompleks hareketlerinin ve duyusunun sağlanması sinir yapılarının sağlam olmasına bağlıdır. Yaralanmaya bağlı sinir kesileri, sinirin özelliklerine göre hareket ve/veya duyu kabiliyetinde kayba neden olur. Bu durum ciddi bir sakatlık nedenidir. Sinir kesilerin mutlaka cerrahi olarak onarılması gereklidir. Sinir onarılması özellikli bir işlemdir ve mikrocerrahi olarak gerçekleştirilir. Onarılan sinirlerin fonksiyonları hemen geri gelmez. Vücut tarafından sinirin yeniden yapılandırılması için belirli bir zaman gerekir.
El – Parmak Ampütasyonları
Özellikle iş kazaları nedeniyle el, parmak ve kolun değişik seviyelerden kopmaları ne yazık ki sıklıkla görülmektedir. En sık görülen parmak ucundan olan kopmalardır. Bu seviyeden olan yaralanmalarda kopan parça geriye takılabileceği gibi doku nakilleri ile de tedavi sağlanabilir. Daha ileri seviyelerden olan kopmalarda, parçanın geri takılması (replantasyon) öncelikli olarak düşünülmelidir. Kopan parçanın yerine takılabilmesinde; yaralanmanın şekli, yaralının başka hastalıklarının olup olmadığı, yaşı, yaralanma ile müdahale arasında geçen süre ve kopan parçanın saklanma koşulları önem arz eder. Ezilme veya çekilme ile oluşan kopmalarda yerine takılma şansı, kesilmeye bağlı olanlardan çok daha azdır.
Yaralanma sonrası ilk 6 saat içerisinde uygulanan replantasyonlarda başarı şansı daha yüksektir. Kopmuş olan parça izotonik solüsyonla yıkanır, ıslak gazlı bezle sarılır ve su geçirmez bir torbaya konulur. Bu torba buz üzerine yerleştirilerek replantasyon merkezine yollanır. Kas dokusu kansızlığa en az dayanabilen dokudur ve bu yüzden amputasyon seviyesi ne kadar üst seviyedeyse, replantasyon öncesinde geçmesine izin verilebilecek süre de o kadar kısa olmalıdır.
Kopan uzuvların yerine takılması mikrocerrahi yöntemler kullanılarak, mikroskop eşliğinde yapılmaktadır. Ameliyat süresince kopan uzvun kemik onarımı, kiriş onarımı, atar damar ve toplardamar onarımı, sinir onarımı ve son olarak da cilt onarımı ayrı ayrı yapılmaktadır. Ameliyattan sonra el ve önkol 4-6 hafta süre ile alçı atelde kalır. Uzvun duyu alma niteliği replantasyon sonrası hemen geriye dönmez. Sinir iyileşmesi, yaralanmanın tipine ve hastanın yaşına bağlı değişiklikler gösterir.
Halk arasında kulunç olarak da bilinen fibromiyalji, yaygın kas ağrılarının olduğu bir rahatsızlıktır. Vücutta 13-14 tetik noktası olduğu bilinen fibromiyalji en sık sırt bölgesini ve kalça arkasındaki bölgeleri etkiler.
Fibromiyaljideki kas ağrısı bölgesel olabildiği gibi yaygın da olabilir. Etkilediği bölgede değişik şiddetlerde kas ağrılarına sebep olur. Bu ağrılar hafif kas spazmından gece uykusunu bozacak derecede şiddetli ağrılara kadar değişiklik gösterebilir. En sık etkilediği bölgeler her iki kürek kemiğinin iç tarafı, omuz çevresi ve kalça arkasında belin yan taraflardır. Kas ağrısının şiddetli olduğu, özellikle sırt bölgesinde ele düğüm şeklinde gelen sertlikler tipik bulgulardandır. Bu sertlikler kısmen hareketli ve bastırmakla ağrılıdırlar. Fibromiyalji sertlikleri kalça arkasındaki bölümde daha büyük boyutta olup bazen limon büyüklüğüne ulaşabilirler. Bu sertlikler kitle değil, kasın sertleşmesinden meydana gelen yapılardır. Bu nedenle MR çekilse bile normal olarak bulunacaktır.
Fibromiyaljinin kesin bir sebebi yoktur fakat bazı tetikleyici sebepler olabilir. Bunlar arasında spor sırasında ani kas zorlamaları, klima veya rüzgar gibi bölgesel direk soğuğa maruz kalma gibi dış etkenler bulunmaktadır. Fibromiyaljinin ruhsal durumla da yakın bağlantısı vardır. Kadınlarda adet döneminde şiddetini artırabilir veya sıkıntılı ve zorlu çalışma şartları da fibromiyaljinin ortaya çıkmasında etkili olabilir. Fibromiyalji’nin teşhisinde özel bir inceleme yöntemi yoktur. Kan tahlilleri ve görüntüleme yöntemleri normal sınırlar içerisindedir. Bu nedenle fibromyalji tanısı ancak muayene ve diğer sebeplern ayrılmasıyla konulabilmektedir.
Fibromiyalji bir kas rahatsızlığı olduğu için tedavisinde kas gevşeticiler ve ağrı kesiciler önemli yer tutmaktadır. Etkilenen bölgedeki spazmı çözmek için hafif masaj ve sıcak uygulaması da faydalı yöntemlerdendir. Fibromiyaljinin özellikle ruhsal sıkıntılı dönemlerde ortaya çıktığı göz önüne alındığında, uzun süren ve kas gevşetici tedaviye dirençli durumlarda anti-depresan ilaç tedavisi faydalı sonuçlar vermektedir.
İlaç tedavisinin yanında fizik tedavi, spazmı çözmek için kuru iğne tedavisi etkili yöntemlerdendir. Dirençli durumlarda ağrının yoğun olduğu ve sertliklerin bulunduğu noktalara kortizon enjeksiyonu fayda sağlayabilir.
Kalça eklemi, vücudumuzdaki en büyük eklemlerden biridir ve hareketlilik ve dayanıklılık sağlar. Ancak yaşlanma, çeşitli yaralanmalar veya eklem iltihabı gibi faktörler kalça eklemi sorunlarına neden olabilir. Bu tür sorunlar, günlük yaşam aktivitelerini kısıtlayabilir ve yaşam kalitesini olumsuz etkileyebilir. Neyse ki, kalça eklem protezi cerrahisi gibi gelişmiş tedavi yöntemleri bu sorunların üstesinden gelmeye yardımcı olabilir.
Kalça eklemi protezi cerrahisi, kalça eklemi ağrısı ve hareket kısıtlanmaları gibi şikayetleri olan hastalar için bir seçenek olarak değerlendirilir. Bu tür sorunlar genellikle osteoartrit, romatoid artrit, kalça kırığı veya diğer kalça hasarlarından kaynaklanabilir. Bu durumda, cerrahi müdahale genellikle son çare olarak düşünülür, önce konservatif tedavi yöntemleri denenmelidir.
Kalça eklem protezi cerrahisi, hasarlı veya aşınmış olan kalça eklemi parçalarının yapay implantlarla değiştirilmesini içeren bir uygulamadır. Genellikle tam(Total) kalça protezi veya yarım (Parsiyel) kalça protezi olarak bilinen iki tipi vardır.
Tam (Total) kalça protezi: Bu uygulamada, kalça eklemini oluşturan bozulmuş tüm tamamen değiştirilir. Cerrah, kalça kemiğinin üst kısmını keser ve hasarlı kemik ve kıkırdak dokusunu çıkarır. Ardından, femur (uyluk kemiği) kısmına bir protez yerleştirilir ve pelvis (leğen kemiği-asetabulum) kısmına da bir protez takılır. Protezler genellikle metal, seramik ve sert plastik ( polietilen) gibi dayanıklı malzemelerden yapılır.
Yarım (Parsiyel) kalça protezi: Bu uygulamada, sadece kalça ekleminin Femur kısmına bir protez yerleştirilir, ancak pelvis kısmında bir değişiklik yapılmaz. Yarım kalça protezi, kalça kırıkları gibi durumlarda veya daha düşük hareket kısıtlamaları olan hastalarda tercih edilebilir.
Kalça eklem protezi cerrahisi sonrasında, hastalar genellikle hastanede birkaç gün kalır. İyileşme süreci, hastanın genel sağlık durumu, cerrahi yöntem ve kişisel faktörlere bağlı olarak değişebilir.
Cerrahi işlem sonrası hastanede kalış süresi genellikle 2 ila 4 gün arasında değişebilir. Bu süre boyunca, hastanın vital belirtileri izlenir, ağrı yönetimi sağlanır ve fizyoterapistler tarafından hareket rehabilitasyonu programı uygulanır.
Cerrahi sonrası ağrı yönetimi büyük önem taşır. Doktorunuz, ağrıyı hafifletmek için ilaçlar veya diğer yöntemler önerebilir. Ağrı kontrolü, hastanın rahat bir iyileşme süreci geçirmesine yardımcı olur ve fizyoterapi seanslarına katılımını kolaylaştırır.
Fizyoterapi ve Rehabilitasyon: Fizyoterapistler, hastanın güçlenmesi, dengesi ve hareket kabiliyetinin geri kazanılması için özel egzersiz programları uygular. Bu programlar, hastanın yürüme becerilerini geliştirmek, kas gücünü artırmak ve eklem hareketliliğini iyileştirmek için tasarlanmıştır. Fizyoterapi seansları, hastanın evde de devam edeceği bir programa geçişi sağlar.
Normal aktivitelere dönüş: İyileşme süreci bireysel olarak değişebilir, ancak genellikle hastalar yaklaşık 3 ila 6 hafta içinde normal günlük aktivitelere dönebilir. Bu süreçte, ağır yük kaldırmaktan kaçınmak ve doktorunuzun talimatlarına uygun olarak hareket etmek önemlidir.
Kalça eklem protezi cerrahisi; kalça eklemi sorunları yaşayan hastalar için önemli bir tedavi seçeneğidir. Bu cerrahi girişim; hastaların ağrılarını hafifletir, hareket kabiliyetini artırır ve yaşam kalitesini iyileştirir. İyileşme sürec; hastaların doktor ve fizyoterapistin önerilerine uyması ile mümkündür. Taburcu olduktan sonra evde iyileşme süreci devam eder. Bu süreçte, doktorunuzun ve fizyoterapistinizin talimatlarını takip etmek önemlidir. İlaçları düzenli olarak almak, yara bakımını yapmak ve önerilen egzersizleri yapmak, iyileşme sürecini destekler.
Kalça eklem protezi cerrahisi bir büyük cerrahi işlem olduğu için bazı riskleri de içermektedir. En yaygın komplikasyonlar arasında; enfeksiyon, kan pıhtılaşması (derin ven trombozu), protez gevşemesi veya çıkması, sinir veya damar hasarı yer alır. Bununla birlikte, cerrahi tekniklerin ve protez malzemelerinin gelişimi ile birlikte bu komplikasyonların oranı azalmıştır.
Kalça eklem protezi cerrahisi, kalça ağrısı ve hareket kısıtlamaları yaşayan hastalar için etkili bir tedavi seçeneğidir. Bu cerrahi işlem, hastaların yaşam kalitesini önemli ölçüde artırabilir ve günlük aktivitelerini geri kazanmalarına yardımcı olabilir. İyileşme süreci, hastanın yaşına, genel sağlık durumuna ve cerrahiye verilen yanıta bağlı olarak değişebilir. Doktorunuzun talimatlarını dikkatlice takip etmek, fizyoterapiye katılmak ve düzenli kontroller yapmak, başarılı bir iyileşme sürecinin anahtarıdır. Cerrahınızla riskleri ve beklentileri tartışmak, doğru kararı vermenize yardımcı olacaktır.
Eklem protezi, eklem kıkırdak aşınmasının ileri düzeyde olduğu durumlarda, eklem yüzeylerinin suni yapılarla değiştirilmesidir. Bu sayede eklem hareketleri hasarlı kıkırdak yerine protez üzerinden olacaktır ve böylece ağrı olmayıp eklem hareketlerinde açılma ve rahatlama meydana gelecektir.
Vücuttaki bazı eklemler zaman içerisinde aşınırlar. En sık etkilenen eklemler kalça ve diz eklemleridir. Aşınmaların büyük bölümünde belirgin bir sebep yoktur fakat kilo, kötü kullanım gibi tahmin edilebilen sebepler olabilir. Fakat bazı durumlarda ise altta yatan sebep vardır. Kalça ekleminde kıkırdak aşınmasının altta yatan en sık sebeplerinden birisi kalça eklemindeki doğuştan gelen “displazi” denilen açı farklılıklarıdır. Kalça eklemi yuvasındaki küçük açı değişiklikleri bile zaman içerisinde yük dağılımını bozacağı için 30-40’lı yaşlarda kalça ekleminde kıkırdak aşınmasına yol açabilir. Kalça eklem aşınmasının diğer sık sebeplerinden birisi de, kalça eklemindeki sıkışma sendromudur. Bu olayda da, hareketli kalça eklemindeki sıkışma nedeniyle zaman içerisinde kalça hareketleri merkezi hareketini yapamayarak yalpalamaya başlar ve ilerleyen dönemde kıkırdak aşınması gelişir.
Protez yapılmasının en geçerli sebebi kalça eklemindeki ağrıdır. Bu ağrı genelde kasık bölgesinde olur fakat bazen bacak ön tarafından diz eklemine kadar yayılan ve yansıyan ağrı olabilir. Ağrının derecesi kalça eklemindeki aşınma miktarına, hastanın kilosuna, yaptığı günlük aktivitelere göre değişiklik gösterir. Hastanın ağrıları çok artmışsa, cerrahi dışı tedavi yöntemlerine rağmen yürüme mesafesi 200-300 metreye kadar düşmüşse ve özellikle gece ağrısı oluyorsa, protez yapılmasının zamanı gelmiş demektir. Kalça kıkırdak aşınmasında ağrı haricinde kalça eklem hareketlerinde kısıtlanma ve kışlama da diğer şikayetlerdendir. Eklem hareket kısıtlılığı bazen çorap giymeyi ve merdiven inip çıkmayı imkansızlaştıracak şeklide ilerlemiş olabilir. Fakat buna rağmen hareket kısıtlılığı genelde tek başına nadiren protez sebeplerindendir.
Ameliyat yaklaşık 2 saat sürmektedir. Protezin çimentolu ve çimentosuz tipleri bulunmaktadır. Genç hastalarda çimentosuz tipi tercih edilmektedir. Ameliyat sonrasında hastane yatış süresi 3-5 gün civarında olmaktadır. Ameliyattan 1 gün sonra hasta oturtulmakta ve destekle yürütülmektedir. Üzerine kısmi yük verilebilir fakat destekle yürüme 1-1,5 ay sürmektedir.
KALÇA PROTEZİNİN RİSKLERİ VE BAŞARI ORANI NEDİR?
Protez ameliyatlarında damar tıkanıklığı, akciğer embolisi, enfeksiyon gibi riskler bulunmaktadır. Fakat bunların önlenmesine yönelik ameliyat öncesinde sırasında ve sonrasında gerekli tedbirler alınmaktadır. Bu nedenle toplam risk sadece %1-3 civarındadır. Kalça protezinde hasta memnuniyeti oldukça yüksektir ve %95 civarında bulunmaktadır.
Menisküsler her dizde iç ve dış tarafta olmak üzere 2 adet bulunan eklem içi yapılardır. Menisküslerin yük dağılımını dengelemek, dizin dengesine katkı sağlamak ve dizdeki aşınmalara karşı direnç göstermek gibi çok önemli görevleri vardır. Bunlar ve benzeri fonksiyonları olan menisküslerin diz ekleminin işlevi için hayati öneme sahip olduğu tartışılmazdır. Daha öncesinde diz içerisindeki basit yapılar olarak değerlendirilen menisküsler hem cerrahi yetersizlikler hem de fonksiyonlarının tam bilinmemesi nedeniyle cerrahi işlemler sırasında tamamen veya tama yakın alınmaktaydı. Zaman içerisinde fonksiyonlarının çok iyi anlaşılmasıyla ve kapalı yöntem denilen artroskopik cerrahi tekniğin gelişmesiyle, günümüzde yapılan menisküse yönelik cerrahi işlemlerde menisküsleri koruyucu yöntemler ön plana çıkmaktadır.
Menisküs yırtıkları en sık karşılaşılan spor yaralanmalarındandır. Menisküsler yapıları itibariyle elastiktirler ve dik gelen yüklere dayanıklı olmalarına rağmen rotasyon denilen dönme hareketlerinde aynı dirence sahip değildirler ve yırtılmaları daha kolaydır.
Menisküs yırtığında sıklıkla 3 şikayet görülür. Bunlar; 1) Ağrı 2) Şişlik 3) Takılma-Kilitlenme gibi mekanik şikayetlerdir. Bunlar arasında ağrı en sık görüleni ve hastanın tıbbi yardım aramasına en sık neden olanıdır. Her ne kadar menisküsler ağrı iletisi açısından zayıf olsa da, yırtık parçaların dengesiz hareketine bağlı olarak eklem kapsülünün gerilmesiyle ağrı ortaya çıkar. Eklem kapsülünün gerilmesinin ve rahatsız olmasının ileri dönemlerinde eklemde şişlik de oluşabilir. Küçük boyutlu yırtıklarda takılma gibi mekanik sorunlar genelde görülmez fakat büyük boyutlu yırtıklarda takılma, boşalma, kilitlenme gibi mekanik şikayetler olabilir.
Menisküs yırtıklarının tek tedavisi cerrahidir. Menisküslerin kan dolaşımı son derece sınırlı olduğundan yırtık sonrasında iyileşmeleri mümkün değildir. Şikayet oluşturan menisküslerin kapalı cerrahi denilen artroskopik yöntemlerle tedavisi gerekmektedir. Cerrahide yırtığın tipine ve boyutuna göre yırtık kısım alınabilir veya dikilebilir. Tercih her zaman dikilmesinden yana olmalıdır fakat, parçalı veya kan dolaşımı bölgesinden uzak olan yırtıklar dikilse bile iyileşmeyeceklerinden bu tip yırtıklarda yırtığın alınması en doğru tercih olacaktır. Yırtığın alındığı ameliyatlar sonrasında hasta aynı gün taburcu edilmekte ve üzerine basabilmektedir. 7-10 gün içerisinde normal günlük yaşayışına dönebilmektedir. Yırtığın dikildiği durumlarda ise hastanın 6 hafta süreyle üzerine basmaması gerekmektedir ve bu dönemde diz hareketlerine yönelik fizik tedavi gerekebilir.
Omurgamız ana taşıyıcı iskelet yapılarından birisidir ve hareketli bölümünü 24 omur kemiği oluşturur. Bu kemiklerin oluşturduğu eksenin ortasından merkezi sinir sistemi olan omurilik geçer.
Skolyoz toplumda %2-4 oranında, kısmen sık olarak görülen bir deformitedir. Kadınlarda, erkeklere göre görülme sıklığı 8-10 kata kadar çıkmaktadır. Herhangi bir genetik veya ailesel geçişi bilinmemektedir.
Skolyozun farklı tipleri bulunmaktadır. Bunlar arasında en sık görüleni, hızlı büyümenin olduğu ergenlik dönemindeki “adolesan idiyopatik skolyoz” denilen tipidir. Bu skolyoz tipinde altta yatan bir sebep bulunmamaktadır ve 10-16 yaş aralığında sıklıkla görülmektedir. Hızlı büyümenin olduğu bu dönemde tespit edilen skolyozun yakından takip edilmesi ve gerekirse tedavi edilmesi gerekir, çünkü büyümeyle birlikte skolyoz’da da artışlar sık görülmektedir. Diğer bir skolyoz tipi ise serebral palsi gibi sinir sistemi hastalıklarıyla beraber görülen “nöro-müsküler skolyoz”dur. Bir diğer skolyoz tipi ise doğuşta görülen “konjenital skolyoz”dur. Bu skolyoz tipinde omurgada ciddi yapısal problemler bulunur ve hızlı ilerlemesi nedeniyle çok erken müdahaleye ihtiyaç duyabilen bir skolyoz tipidir.
Ergenlik döneminde görülen skolyoz tüm skolyozların yaklaşık %90’ını oluşturmaktadır. Bu skolyoz tipinde deformite ayna karşısında ergen tarafından veya ailesi tarafından fark edilmektedir. Dik durma sırasında omuzlarda seviye farkı veya eğilme sırasında kürek kemiklerindeki asimetrik görünüm dikkat çekicidir ve genelde doktora getiren sebeplerdendir. Sanılanın aksine, skolyozun bel ve sırt ağrısı yapması son derece nadirdir. Bu nedenle, ağrısı olmayan ve asimetrik duruşu bulunan bir ergeni dikkate almamak yanlıştır.
Skolyoz her ne kadar sık görülen bir problem olsa da, cerrahi tedaviye ihtiyaç ancak %10’luk bölümünde görülmektedir. Ergenlik döneminde tespit edilen skolyozlarda hızı artış olabileceği için yakın takip gereklidir. 25 derece altındaki skolyozda ergenlik dönemi bitene kadar 3-6 aylık filim takipleri gereklidir. Bu dönemde yapılan yüzme, sportif faaliyetler ve fizik tedavi egzersizleri oldukça önemlidir. 25-45 derece arasında korse kullanımı önerilmektedir. Korse kullanımı sırasında da yine egzersiz programlarının takibi tedavide önemli yer tutmaktadır. 45 derecenin üzerindeki skolyoz’da cerrahi tedavi gerekebilir. Bu tedavi yöntemlerinin sınırları keskin değildir ve hastadan hastaya farklılık gösterebilir.
Omuz eklemi vücudumuzdaki en hareketli eklemlerden biridir. Bütün yönlerde 360 dereceye yakın hareket imkanı sağlayan bir eklem olması da yaralanmalara açık olmasına sebep olmaktadır. Bu nedenledir ki her insan hayatı boyunca omuz bölgesine bağlı yaralanmalarla karşı karşıya kalabilmektedir. Çoğu zaman cerrahi dışı tedaviler ile çözüme kavuşturulabilen bu sorunlar, hastaların gecikmiş başvuruları nedeniyle cerrahi tedaviyi zorunlu kılabilmektedir. Günümüzde kas yırtılmalarından, tekrarlayan omuz çıkıklarına kadar geniş bir sorun yelpazesinde uygulanan ve son derece önemli ve özellikli bir işlem olan omuz bölgesi cerrahisinde bugün çoğunlukla artroskopik yöntemler tercih edilmektedir.
Hastalar genellikle hangi şikayetlerle size başvuruyor?
Omuz bölgesinde ağrı, güçsüzlük ve hareket kısıtlılığı hastayı hekime getiren başlıca şikayetlerdir. Ağrının yayıldığı bölgeler hemen hemen aynı olduğu için omuz problemleri en çok boyun fıtıklarıyla karıştırılıyor. Ancak, boyun fıtıklarında sırtın arkasına doğru yayılan ağrılar daha belirginken, omuz yaralanmalarında kola, göğsün ön duvarına ve omuz üst arka kısmına yansıyan ağrılar daha fazla olmaktadır.
Peki hastalar için hekime başvuruda uygun zaman nedir?
Normalde zorlamaya bağlı standart omuz ağrıları 2-3 gün içerisinde ağrı kesiciler kullanarak ciddi oranda geçmektedir. Eğer bu ağrılar ortalama 3 günden sonra hala yeterli düzeyde azalmıyorsa omuzla ilgilenen bir ortopedi uzmanına danışılması gerekir.
Omuza bağlı sorunlarda hastaya nasıl yaklaşılır ve tedavi nasıldır?
Omuz bölgesi şikayetleriyle başvuran hastalara öncelikle detaylı bir sorgulama ve fizik muayene şarttır. Buradan edinilecek bilgiler ışığında ileri görüntüleme yöntemleri ile tanı konulmalıdır. Konulacak tanı ve hastalığın şiddeti tedaviyi yönlendirir. Sıkışma sendromu, kısmi kas yırtıkları ve tam kat yırtıklar, tekrarlayan omuz çıkıkları, SLAP lezyonları, omuz kireçlenmesi en sık karşılaşılan durumlardır. Hastalığın şiddetine göre öncelikle kolun ve omuzun askılar ile dinlendirilmesi, ağızdan ya da lokal uygulanacak ilaçlar, iğnelerle ya da PRP ile enjeksiyonlar ya da fizik tedavi yöntemleriyle hastalar tedavi edilmeye çalışılır. Hastaların birçoğu bu aşamalardan fayda görür ve cerrahiye gerek kalmaz. Bu, hekimin yaklaşımı kadar hastanın tedaviye uyumuna da bağlıdır. Bazı hekimler önce cerrahi sonrasında fizik tedavi yaklaşımını uygularken, bazı hekimler önce fizik tedavi sonra cerrahi uygulayabiliyor. Biz de önce fizik tedaviyle başlanıp sonra cerrahi yöntemlerin uygulanması taraftarıyız. Çünkü özellikle erken dönemde gelen hastaların yüzde 70’ e yakını cerrahiye gerek kalmadan tedavi edilebiliyor. Daha ileriki dönemde cerrahiye ihtiyaç duyulsa da erken dönemde hasta rahatlatılmış oluyor.
Omuza bağlı sorunlarda hangi durumlarda cerrahi yapılır?
Omuz bölgesinde en sık görülen sorunların başında kasın sıkışması ve daha sonra da yırtıklar gelir. Cerrahi yırtığın büyüklüğüne, yerine, konumuna göre değişir. Cerrahi mutlak önerdiğimiz hasta gruplarının başında tam kat yırtıkları gelirmektedir. Tekrarlayan omuz çıkıklarında da kapalı cerrahi yöntemler başarıyla uygulanabilmektedir. Özellikle genç sporcularda izlenen SLAP lezyonları nadir cerrahi gerektiren gruptur. Bununla birlikte erken dönemde cerrahi dışı tedavilerden fayda görmeyen hastalar da cerrahiye adaydır.
Artroskopik omuz cerrahisinin hastaya kazandırdıkları nelerdir?
Artroskopi, artroskop denilen bir kamera yardımı ile omuz bölgesi eklemine yaklaşık 1 cm’ lik birkaç delikten girilerek yapılan, son zamanların gözde cerrahi müdahale yöntemidir. Uzun vadede açık yöntemler ile kapalı yöntemler arasında çok ciddi farklar görülmese bile ameliyatın erken dönemlerinde artroskopik yöntemlerin çok daha başarılı olduğu artık biliniyor. Hastalar hastanede en fazla bir gün kalıyor, çok fazla ağrı kesici kullanmak zorunda kalmıyor. Geniş bir cerrahi kesi yerine birkaç küçük delikten girilerek yapılabildiği için öncelikle enfeksiyon riski yok denecek kadar düşük olmaktadır. Kanama riski çok daha azdır ve iyileşme süresi çok daha hızlıdır. Aynı zamanda hastanın ameliyat sonrasında normal günlük yaşantısına geçme süresi de çok daha hızlıdır. Dezavantajlar ise, modern bir cerrahi ekipmanın bulunması ve uygulayıcı hekimin bu konuda yeterli eğitimi almış olmasıdır.
Her yaş grubunda uygulanabilir mi?
Çok dar bir alanda çalışıldığı için hekim açısından zorlaştırıcı bazı vakalar vardır. Örneğin hastanın çocuk olması gibi. Buna rağmen çok küçük çocuklar dışında her yaş grubunda uygulanabilir. Ancak ameliyat edilmesi gereken ileriki yaş grubu hastalar için ise çok büyük avantaj sağlamaktadır.
Hasta ameliyat sonrasında omzunu istediği gibi kullanabiliyor mu?
Artroskopik yöntemlerde amaç hastanın dokusundaki hasarlanmanın onarımıdır. Yapılan cerrahi yönteme göre süre değişmekle beraber çok kısa sürelerde normal kullamıma ve günlük hayata dönüş mümkündür.
Artroskopik omuz cerrahisinin kullanıldığı hastalıklar
• Sıkışma durumları
• Döndürücü kas yırtıkları
• Tekrarlayan omuz çıkıkları
• SLAP yaralanmaları
• Donuk omuz
Ön Çapraz bağ (ÖÇB) diz eklemi içerisinde yer alan bir bağdır. Temel görevi kaval kemiğinin (tibia) uyluk kemiği (femur) altında öne kaymasını engelleyerek dizin dengesine önemli katkı sağlamaktır.
ÖÇB oldukça sağlam ve güçlü bir bağdır. Genç yetişkinde dayanma gücü ortalama 2160 Newton’dur (N). Günlük aktiviteler düşünülerek hesaplandığında normal yürüme sırasında ÖÇB’ye binen yük ortalama 169 N, hızlı ve atlayarak merdiven inerken ise 445 N’dur. Bu değerler göz önüne alındığında ÖÇB’nin günlük aktivitelerde yırtılması çok zordur fakat bazı durumlarda merdivenden inerken ters bir hareket sırasında bile ÖÇB yırtığı oluşabilir. Bunun nedeni bağın üzerine gelen makaslama kuvvetidir. Yani aslında çekme ve kayma gücüne oldukça dayanıklı olan ÖÇB, makaslama darbelerine karşı daha savunmasız ve dayanıksızdır.
ÖÇB yırtığı direk darbeden çok dizin dönme hareketiyle meydana gelir. Özellikle spor yaparken ayağın sabit yerde durması sırasında vücudun diz üzerinde dönmesiyle ÖÇB yırtığı oluşabilir. ÖÇB yırtığı sırasında dizde ani bir kayma – boşalma hissi ve bazı durumlarda dizden gelen ses belirgin olabilir. Bir müddet sonra diz içerisindeki kanamaya ve travmanın etkisine bağlı olarak dizde şişlik meydana gelir. Bir dönme hareketi sonrasında 24 saat içerisinde dizde şişlik meydana geliyorsa % 80 oranında ÖÇB yırtığı ihtimali vardır.
ÖÇB yırtığı sonrasında akut olarak yapılacak işlemler diğer akut travmalarda yapılanlara benzerlik gösterir. İstirahat, dizlikle hareketsiz bırakma, üzerine yük vermemek için koltuk değneği ve şişlik için buz uygulaması ilk yapılması gereken işlemlerdir. Bağın yırtılması ve eklem içinde kanamaya bağlı şişlik oluşması nedeniyle ilerleyici derecede ağrı ve hareket kısıtlılığı gelişmesi genelde görülen bulgulardandır. Buz uygulaması ve istirahatle zaman içerisinde şişlik azalacağı için, 3-4 hafta içerisinde ağrı tama yakın geçer ve hareket kısıtlılığı ek bir problem olmadığı sürece düzelir.
ÖÇB yırtığı ilaçla, hareketsizlikle veya fizik tedaviyle iyileşmez. Tek tedavi yöntemi cerrahi rekonstrüksiyondur. Erken dönemde eklem kıkırdağında kalıcı hasarlara yol açabileceği için özellikle genç ve aktif spor yaşantısı bulunanlarda ÖÇB tamiri şiddetle önerilmektedir. Dinamik bir spor yaşantısı olmasa da, merdivenden inme, koşma gibi günlük aktiviteler sırasında dizinde kayma boşalma hissi olanlarda da, ÖÇB tamiri önerilmektedir.
ÖÇB ameliyatı ek bir problem olmadığı sürece acil yapılan bir işlem değildir. Genellikle dizdeki şişliğin inmesi ve hareket kısıtlılığının azalması beklenir. Bu dönemde kas güçlendirici fizik tedavi egzersizlerinin yapılması ameliyat sonrasındaki rehabilitasyon sürecine olumlu etki etmesi açısından önemlidir. Ameliyat artroskopik olarak yapılmakta, diz çevresinden alınan tendonlar 4 kat haline getirilerek açılan tünellere yerleştirilerek sabitlenmektedir Ameliyat sonrasında bir müddet dizlik kullanımı ve üzerine basmada kısıtlamalar cerrahın tercihine göre yapılmaktadır. Cerrahi tamir sonrasında kas gücünün ve eklem hareketinin hızlı kazanılması için erken dönemde fizik tedavi gerekmektedir.
Acil servislere “spor yaralanmaları” başvurularının ilk sırasında “tendon-kas” yaralanmaları vardır ve tüm başvuruların yüzde 30’unu oluşturduğu kabul görmektedir. Ondan sonra kırıklar, cilt lezyonları-sıyrıklar, yanıklar gibi yaralanmalar başvuru sıklık sırasını oluştururlar. Bölgesel olarak ise birinci sırada ayak bilekleri, takiben parmaklar ve yüz yaralanmaları sıralanırlar. Ayak bilek yaralanmaları tüm yaralanmaların % 12 sini oluştururlar. Ayak bileği yaralanması sonrasında ayağa basılamıyor yük verilemiyorsa, şiddetli ağrı-şişlik, uyuşukluk, morarma varlığında, eklem bütünlüğü bozulmuş ve instabilite var ise Doktora başvurularak profesyonel yardım alınmalıdır.
İlk ve acil yardım tedavisinin ilk basamağı istirahat, buz uygulama, kompresif bandaj ve yaralı ekstremitenin yukarıya kaldırılmasıdır.
Tendon yaralanmaları da spor yaralanmalarında önemli bir başlık oluşturur, en sıklıkla aşil tendon sorunları gözlenir. Aşil tendonu diz arkasından topuk kemiği arkasına dek uzanan vücudun en kuvvetli tendonudur, tendinitislerden komplet yırtıklarına dek geniş bir yelpazede görüldüğü için konservatif tedavilerden cerrahi uygulamalara kadar değişik tedavi seçenekleri söz konusudur.
Kramplar, kas spazmları sportif aktivitelerde çok sıktır, bu kadar sık olmasına dek tam oluş nedeni bilinmemektedir, kasların zorlanmasına-yorulmasına, antrenman-kondisyon eksikliğine, dehidratasyona, elektrolit eksikliğine ya da ısınmamış adalelerin aşırı yüklenmesine bağlı gelişebildiği kabul görmektedir. Kramplar aniden gelişen çok ağrılı durumlar olmakla beraber oluştuğunda sakin olunmalı ve kendiliğinden gerileyeceği bilinmelidir, spazma uğrayan adalenin gerilmesi düzelmeyi hızlandırır.
Koşucularda ve amatör olarak koşma sporu yapanlarda en sıklıkla görülen yakınma “diz ağrısı” dır, çoğunlukla ağrının yanında ,şişlik, merdiven inip-çıkmada yakınmaların artması söz konusudur. Koşma vücut ağırlığının birkaç katı yüklenmelerle zorlanan diz kıkırdağında sorun oluşturmaktadır ve ortopedist tarafından değerlendirilmesi ve tedaviye gereksinim vardır.
“Runner’s knee yani koşucu dizi” olarak tanımlanan bu durumun önlenmesine yönelik olarak “spor ayakkabısının ve spor yapılan zeminin” seçimi önemlidir. Ayrıca diz çevresi kasların kuvvetlendirilmesi ve gerilme egzersizleri de yapılmalıdır. Koşuya başlamadan önce ısınılması ve kasların gerilmesi ve yine koşu sonrasında da “cool down yani yavaşlayarak sporun sonlandırılması” önemlidir. Antrenman mesafesi de giderek ve yavaş yavaş arttırılmalıdır, örneğin haftada bir % 10 civarında mesafe artırımı önerilebilir.
Koşucularda plantar fasiitis olarak bilinen ayak problemi de sıktır.
Yine, koşucularda, dansçılarda, zıplama sporcularında ve aerobik egzersizcilerinde bacakların ön yüzünde ağrılar oluşur ki, profesyonel tıbbi teşhis ve tedaviye gereksinim vardır. Shin splint olarak isimlendirilen bu durumda bazı vakalarda D-vitamini seviyesinde düşüklük gözlenmekle birlikte kesin oluş nedeni bilinmemektedir.
Golf ve halter sporcularında en sık “ bel sorunları” görülür, her ikisinde de sportif aktivite sırasında bel bölgesine aşırı yüklenmeler söz konusudur.
Tenisçi ve golfçü dirseği, koşucu dizi ve shin splint gibi sporcu problemlerinin “aşırı yüklenmelere” bağlı geliştiğine inanılmaktadır. Kronik bu problemlerin çözümü uzman desteği gerektirir.
Kayakçılarda en sık diz yaralanmaları, iç yan bağ ve çapraz bağ yaralanmaları görülürken , “snow board” yaralanmaları ise el-el bileğinde görülür.
En ciddi, ölümcül spor yaralanmaları ise “kafa travmaları”dır ve en sıklıkla bisiklet-motorsiklet sporu ile uğraşanların karşılaştığı gözlenmektedir. Uygun kask-başlık kullanımı ile bu ciddi yaralanmaların % 85’inin önlenebilmesi söz konusudur.
Sportif aktiviteler başlamadan önce “ısınma” olarak bilinen yapılacak olan spora benzer ama daha düşük aktiviteli uygulamalar ile “akciğer solunum kapasitesi” arttırılır, kaslar zorlu egzersizlere karşı hazırlanır, ısıları arttırılır ve ayrıca kan dolaşımı ayarlanır. Bu şekilde spor sakatlıklarını önlemeye çalışılmalıdır. Kasların gerilme egzersizleri egzersiz tamamlanması sonrasında yapılmalıdır, antrenman öncesi germe yapılmasının spor yaralanmalarını engellediğine dair bilimsel kanıt yoktur ancak germe egzersizleri önemlidir ya egzersiz-antrenman sonrası yapılmalı ya da antreman öncesi iyicene ısınılıp sonra germe yapılmalıdır.
Spor yaralanmaların korunmasında verilebilecek öneriler şunlardır;
-Aşırı aktivitelerden, tekrarlayıcı zorlanmalardan kaçınılmalıdır,
-Antrenman ya da aktivite öncesi “ısınma” periyoduna özen gösterilmelidir,
-Germe egzerszileri bu ısınma sonrası ve de antrenman sonrasında yapılmalıdır
-Ayakkabı seçimi ve ayakkabıların çok yıpranmadan yenilenmesi önemlidir
-Zemin seçimi önemlidir
-Dengeli beslenmek, düzenli dinlenmek, dehidrate olmamak, elektrolit dengesine dikkate etmek önemlidir
-Egzersiz seviyesi ve süresi antrene oldukça arttırılmalıdır.
Spor yaralanmalarının teşhis ve tedavisi ekip çalışmasını gerektirir, ekip içinde Ortopedi ve Travmatoloji Uzmanlarının, Spor Hekimlerinin, Fizik Tedavi ve Rehabilitasyon Uzmanlarının, Fizyoterapistlerin ve yaralanan organ ve dokuya yönelik diğer Uzmanların olması yerinde olur.
Ayak parmakları tırnaklarını, özellikle başparmak kenarlarını çok kısa keserseniz, tırnak batması için zemin hazırlamış olursunuz. Pek çok kimse ayak parmak tırnaklarını parmağın kıvrımlarına uygun keserler, fakat bu teknik tırnağın cilt içine ilerlemesi için zemin hazırlar, tırnak kenarları aşağı kıvrılır ve cilt içine batar, çok sıkı veya küçük ayakkabı giyerseniz de tırnak batması olabilir.
Bulgular: ilk kez tırnak battığında, sertlik, sislik ve hassasiyet olabilir, daha sonraları ise kızarık ve iltihaplı bir tablo ile karşılaşılabilir, özellikle ergenlik döneminde daha sık görülür ve çok ağrılı olabilir, herhangidir ayak parmağı tırnağı batabilir ancak başparmakta görülme sıklığı en fazladır. Tırnağın tek veya 2 kenarındaki deri tırnağın üzenine doğru büyüyebildiği gibi tırnağın kendisi cilt içine doğru da ilerleyebilir. Tırnağın kösesinde kızarıklık, ağrı ve sislik gelişebilir ve bunu yangı izleyebilir; bazen bu alandan az miktarda iltihaplı akıntı geldiği gözlenebilir.
Tırnak batması çeşitli nedenlerden olabilir; bazı olgularda tırnak doğuştan ayak parmağına göre çok büyüktür, en sik neden siki ayakkabılar ve uygunsuz tırnak kesimleri olabildiği gibi ayak başparmağına gelen zorlayıcı yaralanmalar da etken olabilmektedir.
Tedavi: Tanı konur konmaz tedavi başlatılmalıdır, iltihap başlamadan önce erken tanı olursa evde bakımla, basit yöntemlerle sonuç alınabilir.
• Günde 3-4 kere ayağa ilik su banyosu yaptırmalı
• Günün geri kalanında ayak kuru kalmalı
• Ayak parmağı için yeterli boşluğu olan ayakkabılar, ya da sandalet kullanılması
• Ağrı giderici ilaçlar kullanılabilir
• 2-3 günde iyileşme olmazsa doktorunuza başvurunuz
• Batan tırnağın kenarını hafifçe kaldırarak altına bir pamuk ya da diş ipi konabilir, bu uygulama her gün yenilenebilir :
Ameliyatlı tedavi: Ağrı, isilik, kızarıklık, akıntı varsa ayak parmağınız iltihaplanmış olabilir ve tedavisi bir doktor tarifinden gerçekleştirilmelidir; Antibiyotik almanız ve ayak parmağı tiryakinizin bir kısmi ya da tamamının çıkarılması gerekebilir. Alttaki tırnak yatağının bir kısmi, komsu yumuşak dokuların bir kısmi ve hatta tiryakinizin büyüme merkezinin bir kısmi alınabilir. Bu lokal anesteziyle yapılabilir. Yerine çıkacak tırnak ayni kalitede olmayabilir, tiryakinizin tekrar büyümesi 3-4 ayiniz alabilir.
Sorun doğumsal değilse… Tırnak batmasını önlemenin en iyi yolu, ayakları darbelerden korumak ve on bölümünde yeterli boşluğu olan çorap ve ayakkabılar giymektir. Tırnaklar köseleri yuvarlatılarak; temiz ve keskin bir tırnak makası ile kesilmelidir, tırnakları parmağınızın ucundan daha kısa kesmeyin, ayaklarınızı her zaman temiz ve kuru tutun.
Topuk ağrısının farklı sebepleri olabilir fakat bunların büyük çoğunluğunda sebep topuk dikeni (epin kalkanei, plantar fasit) denilen rahatsızlıktır. Ayak tabanında plantar fasya denilen bir bant bulunmaktadır. Bandın görevi ayak tabanı kavisinin oluşumuna yardım etmek ve ayak tabanını desteklemektir. Bu bant ayak parmaklarına yelpaze gibi 5 noktadan bağlanırken, topukta 1 noktaya bağlanmaktadır. Ayak parmaklarına eşite yakın yük dağılımı varken topukta yük bir noktaya binmektedir. Topuk dikeni bu aşırı yükün oluşturduğu kemik çıkıntı ve onun yol açtığı ağrıya verilen isimdir.
Topuk dikeni öncelikle kadınları etkileyen bir sorundur. Topuk dikeninin oluşmasında genelde 3 faktör etkilidir. 1) Ayağın üzerine binen yük, yani kilo. 2) Ayağın üzerine binen yükün süresi, yani uzun süre ayakta durma veya yürüme 3) Ayağın orta kavisini desteklemeyen düz tabanlı terlik-ayakkabı kullanımı, yani uygunsuz ayakkabı. Bu 3 faktörden biri veya birkaçının olması ayak tabanındaki bandın gerilmesine ve sonuçta topuktan çıkıntı oluşturarak topuk dikeni oluşumuna yol açar.
Topuk dikeninde ağrı tam topuk altındadır. Hastaların %90 gibi büyük çoğunluğunda ağrı tek taraflıdır. Çift taraflı topuk ağrısında altta yatan romatizmal bir hastalığı araştırmak gerekebilir. Topuk dikeninde ağrı tipik olarak ilk basmalar sırasında ortaya çıkar ve 5-10 dakika kadar şiddetli sürdükten sonra zaman içerisinde azalır. Bu nedenle tipik olarak sabah yataktan kalktıktan sonraki ilk basmalarda ağrı daha belirgin olur. Bunun sebebi, gece boyunca kısalmış olan plantar fasya denilen ayak tabanındaki bandın sabah ilk basmayla aniden gerilerek uzaması ve bunun sonucunda topuk ağrısını başlatmasıdır.
Topuk dikeninin cerrahi tedavisi önerilen bir yöntem değildir. Bu nedenle tedavinin büyük bölümünü koruyucu yöntemler oluşturur. Bunlar öncelikle kilo verme, uzun süre ayakta durmama ve ortası kavisli ayakkabı giymektir. Bize başvuran kadın hastaların büyük bölümü genelde sonbaharda gelmektedir. Bunun muhtemel sebebi de kadınların yaz boyunca giydikleri tabanı düz olan terliklerdir. Bu nedenle topuk dikeninin önlenmesinde de tedavisinde de ayakkabı ve terlik seçimi önemlidir.
Protez denince dizde eklemİ oluşturan üç kemiğin; bazen sadece 2 kemiğin, eklem yüzeylerinin kesilerek çıkarılması ve bu yüzeylerin yerine metal ve plastik parçaların yerleştirlmesidir.
Protez uygulamaları; diz içi enjeksiyon ve fizik tedaviye cevap vermeyen kireçlenmelerde; diz artroskopisinden ve yönlendirme (Osteotomiler-eklem koruyucu cerrahiler) ameliyatlarından yarar görmeyeceği düşünülen ya da daha önce bu operasyonları geçirdikten sonra yakınmaları yineleyen hastalarda iyi bir seçenektir. Yukarıdaki alternatif tedavilere cevap yok ve diz sorunları hastanın hayat standartını bozuyorsa diz protezi gereklidir denebilir. Günümüzde protez ömrünün 20-25 yıla uzadığı düşünülürse yapım yaşı yerine hayat standartı kavramı daha önemli hale gelmiştir. Yine de 55 yaş altındaki kişilerde diğer tedavi yöntemleri sonuna kadar denenmelidir. 55-65 yaşları arası diğer tedavi yöntemleri avantajlı olabilir. 65 yaş üzeri rahatlıkla uygulanabilir.
En sık soru; protez yapılacak hastanın yaşı ve konacak protezin ne kadar ömrü olduğudur. Burada; hastanın kişisel özellikleri; yaş, cinsiyet, ağırlık ve hareket seviyesi belirleyicidir. 65 yaş üzeri, kadın, 70 kg altı ve az hareketli kişilerde protezin ömrün kalan kısmında idare edebileceği söylenebilir. Genel olarak diz protezi; modern teknikler kulanılarak (Navigasyon gibi), iyi ellerde, kaliteli protezler kullanılarak yapıldığında 20-25 yıl ağrısız ve diz fonksiyonlarının tam olduğu bir yaşam süresi elde edilir.
Normal bir dizde dört adet bağ, dizin kemiklerinin birbiri ile bağlantısını ve koordinasyonunu sağlar. Artritli (Kireçlenmeli) bir dizde bu bağların yapıları bozulabilir. Diz protezi uygulamalarında bu bağlardan bazıları eklem yüzeyleri ile birlikte kaldırılır ve yeni yapay yüzeyler ile değiştirilir.
Konulan parçaları yerinde tutmak üzere 2 yol mevcuttur.Bunlardan biri polimetimetakrilat adı verile çimento ile tespittir. Diğeri ise özel hazırlanan ve kemiğin gelişimine uygun olarak kemikle bütünleşen parçalardan oluşan protezlerdir.
Bugün diz protezlerinin büyük çoğunluğu çimentolu olarak yapılmaktadır. Çimentolu protezlerin uyumu mükemmel olup 25 yıl kadar dayanabilmektedir. Bu süreyi hastanın kilosu, genel sağlık koşulları,aktivite düzeyi arttırıp, azaltabilmektedir. Çimentonun avantajı gerek kemikle protezi birbirine bağlayan bir yapı olması, gerekse katı bir maddenin ortama kattığı biomekanik güçtür. Bugün için kullanılan materyallerde kırılma olayı son derece azdır.
1980’li yıllarda kemiğe bir çimento materyali olmaksızın uygulanabilen protezler üretilmiştir. Bu implantların yüzeylerinde yeni kemik oluşumunu sağlayabilecek biolojik olarak aktif olan maddeler bulunmaktadır. İmplantları kemiğe tespit etmek üzere çeşitli vida sistemleri de geliştirilmiştir. Vidalar yeni kemik gelişimi sağlanana dek protezin tespitinden sorumlu olacaklardır. Bazı modeller çimentolu protezler kadar başarılı olmuşlardır.Ancak ne kadar düzgün yüzeyli olurlarsa olsunlar bu protezlerde de yük altında kalmaya bağlı küçük fragmanların oluşumunun daha fazla olduğu ve biolojik yanıtın daha hızlı geliştiği tespit edilmiştir.Ayrıca bugün için bu tip protezlerin kullanımı ile ilgili uzun dönem sonuçlar henüz elimizde mevcut değildir.
1980’li yılların sonuna doğru femoral komponenti çimentosuz, tibial komponenti çimentolu hybrid ( melez ) protezler üretilmiş olup bugüne kadar ki sonuçları iyidir.
Sonuç olarak diz protezi cerrahisi; bugün için dizin biyomekaniğini düzenlemede etkili bir tedavi yöntemidir.
Hastaların operasyonun ertesi günü destekle-yürüteçle yürümelerine, 2. gün tuvalete oturmalarına izin verilir. Dikişler ortalama 15 günde alınır ve sonrasında banyoya izin verilir. Hastalara operasyonun ertesi gününden itibaren diz bükme ve adele güçlendirme egzersizlerine başlanır. Bu egzersizler diz fonksiyonlarının tamamen kazanılmasına kadar devam eder. Genellikle 6. haftada tüm diz fonksiyonları geri döner. Dizde şişlik ve protezin varlığını hastalar 3-6 ay kadar hissedebilirlerse de yürüme ilk haftadan sonra ağrısızdır.
OPERASYONA KARAR VEREN HASTALARA UYARILAR
Operasyon sırasında ve sonrasında erken dönem olası komplikasyonlar;
Enfeksiyon; İyi ameliyathane koşullarında protez operasyonlarında enfeksiyon oranı % 2 civarındadır. İyi ameliyathane koşulları denilirken “laminar air flow ” denilen özel mikrop bulaşmasını engelleyen bir sistem bulunmasıdır. Normal ameliyathanelerde enfeksiyon oranları % 5-10 arasındadır. Enfeksiyon olursa yeniden bir operasyon ile eklemin yıkanması gerekebilir. İleri enfeksiyonlarda operasyonda konulmuş olan protezin çıkarılması gerekebilir. Bu durumda 6-12 hafta antibiyotik kullanımı sonrası yeniden protez konabilir.
Enfeksiyon olmaması için anestezi sırasında damardan antibiyotik verilmektedir. Antibiotik kullanımına ameliyat sonrası da devam edilmektedir. Ayrıca kullanılan aletlerin sterilizasyonuna çok dikkat edilmelidir.
Derin ven trombozu ( toplar damarlarda kan pıhtılaşması); Bu komplikasyon %5 in altındadır. Genellikle 3. günden sonra görülme olasılığı başlar, 6-10. günler en fazla görülür. Ancak nadiren de olsa operasyondan aylar sonra da görülebilmektedir. Derin ven trombozlarınının da % 5-10 kadarı (tüm hastaların 10 binde 5-10 u ) pıhtının koparak akciğere veya beyine giderek hayati risk yaratabilir. Hastaların bazılarında ek risk faktörleri vardır. Bunlar; kadınlarda doğum kontrol hapları kullanılması, hastaların daha önce derin ven trombozu geçirmiş olması, bacaklarda varis bulunması, ailevi yatkınlık vb.dir.
Derin ven trombozundan korunmak için; kan sulandırıcı ilaçlar kullanılması, operasyon sonrası antiembolik çoraplar giydirilmesi, yatak içi egzersizler başlanması ve erken ayağa kaldırarak yük verdirmek; riskleri azaltmaktadır. Eğer hastalarda ek risk faktörleri varsa bu uygulamalar daha da uzatılmaktadır.
Teknik hatalar; Protez ameliyatları teknik olarak son derece komplike operasyonlardır. Bu nedenle teknik hatalara bağlı komplikasyon olasılığı her zaman ve her yerde olabilmektedir. İyi ellerde teknik hatalara bağlı komplikasyonların riskleri çok azalmakta ve sonuca etki eden teknik hatalar çok nadiren oluşmaktadır.
Ameliyat sonrası süreç
Hastalar ameliyathaneye alındıktan sonra önce uyutulmakta, ya da bölgesel anestezi (Spinal, epidural anestezi gibi)uygulandıktan ve kontrolleri yapıldıktan sonra, steril ortam için ilgili bacak antiseptik solüsyonlarla silinmekte ve steril örtüler ile örtülmekte, sonrasında operasyon sistemleri kurulmaktadır. Bu ortalama 40 dakika bir zaman gerektirmektedir. Operasyonun deneyimli ellerdeki normal süresi 1.5-2 saat civarındadır. Operasyon sonrası hastalar 30 dakika -1 saat arasında ayılma odasında bekletilmekte ve sonra da odalarına alınmaktadır. Dahili sorunları olan veya çok yaşlı hastalarda zaman zaman yoğun bakım ihtiyacı olabilmektedir.
Hastalar odalarına alındıktan sonra 2 saat içinde tamamen uyanık hale gelmektedir. Ağrı; ağrı kesici ilaçlarla tamamen kontrol edilebilmektedir. Hastaların dizinde (kliniklerde uygulama farkları vardır) içeride biriken kanı boşaltmak için dren bulunur, elastik bandaj, bacağa giydirilmiş antiembolik çorap kullanılır. 3-4 saat sonra hastalara yemek verilebilir. Ertesi gün hastalara bir walker (yürüteç) yardımıyla kalkmalarına izin verilir. Ayağa kalkmadan önce 5 dakika kadar oturarak başın dönmediğinden emin olunmalı, baş dönerse uzanarak 1 saat sonra ayağa kalkma yeniden denenmelidir.
Hastanede (uygulamalar farklı olmakla beraber) 5-7 gün kalınır. 2. gün fizyoterapist gelerek yatakta yapmaya başlanacak egzersizleri gösterir ve CPM (Devamlı Pasif Hareket)cihazı adı verilen, dizinize hareket verecek bir alet bağlanır. Bu; elektrik motorlu bir alettir ve fizyoterapistin göstereceği biçimde kumandayı kullanarak 2 saat diz hareket açısını 30 dereceden başlayarak arttırılır. 2 saat sonunda 2 saat ara verilecek ve tekrar başlanır. 2-3. gün sonunda dizin 90-100 derece bükülüyor olması hedeflenir. Dren 2. veya 3. gün çekilecek ve pansuman yapılacaktır. Hastanede kalınan süre boyunca aralıklarla dize buz uygulaması yapılır. İlk 2 gece 38 civarında ateşi olabilir, enfeksiyon anlamına gelmez. Enfeksiyon bulguları -eğer olursa- ortalama 3. günden sonra başlar.
Hastalara öneriler:
Eve döndükten operasyon sonrası 10. gün sonuna kadar bacağınızı uzatarak yatabilir veya oturabilirsiniz. Bu sırada buz uygulamaya devam etmelisiniz. Yemek için ayağınızı yere koyarak oturabilir ve ihtiyaçlarınız için walker (yürüteç) aracılığı ile dilediğiniz kadar kalkıp yürüyebilirsiniz.. Bu dönemde dizinizdeki bandajı ve çorabı kesinlikle çıkarmayınız. Bu; dizinizin içinde kanama ve şişmeye neden olabilir. Egzersizlerinizi aksatmadan her gün tarif edildiği şekilde yapınız. Bu sırada kan sulandırıcı ilacınızı kullanmayı aksatmayınız ve ağrınız olursa ağrı kesicinizi alınız. Ateşiniz 38 derece üzerine çıkar, dizinizde, bacakta ağrı, bacakta ve ayak parmaklarınızda şişme olursa doktorunuzu derhal arayın.
15. gün yaranız doktorunuz tarafından görülecektir ve uygunsa dikişleriniz alınır. Dikiş alındıktan sonra fizik tedavi başlanır. Fizik tedaviniz genellikle haftada 3 gün olmak üzere 3. ayın sonuna kadar devam edecektir. Fizik tedavi; operasyon gibi deneyimli fizyoterapistler tarafından yapılmalıdır. Sonuçta kaliteli fizik tedavi en etkili faktörlerden biridir.
3.hafta sonunda yürütecinizi bırakıp bir bastona geçebilirsiniz. Bastonu sağlam tarafınızda kullanmalısınız. İki taraflı operasyon olmuşsanız yürüteci 6. haftaya kadar kullanabilirsiniz. 6-12 hafta içinde bastonunuzu tamamen bırakabilirsiniz. Kendinizi güvende hissetmiyorsanız uzun süreler baston kullanabilirsiniz. 8. haftadan sonra daha aktif olabilirsiniz, araba kullanabilirsiniz, fakat sportif aktivite halen yasaktır. 4. ay sonunda fizyoterapistiniz sportif aktivitelere yavaş yavaş başlatabilir. Tam spora dönüş 6 ay sonundadır
Son Güncelleme : 29.02.2024 11:34
© 2023 Tasarım ve Yazılım: Essente Bilişim | Tüm Hakları Saklıdır